Повышение остроты зрения у детей среднего дошкольного возраста, страдающих косоглазием и амблиопией
В последние годы в нашей стране развернулась значительная сеть специализированных дошкольных учреждений для детей с глазной патологией.
Лечение косоглазия и амблиопии, которые возникают в подавляющем большинстве случаев у детей 2-4 летнего возраста, в поликлинических условиях сопряжено со многими бытовыми трудностями, эффективность этого лечения недостаточна. Положительный результат, как правило, достигается лишь в процессе длительного лечения. Значительная часть детей вынуждена поступать в школу, не завершив лечения. Продолжение лечения в условиях школы становится трудно осуществимым. Школьники с косоглазием и амблиопией нередко подвергаются насмешкам сверстников, что отражается на их поведении и успеваемости, психо-эмоциональном состоянии.
К настоящему времени накоплены многочисленные данные, свидетельствующие о том, что эффективность лечения глазных заболеваний в специализированных дошкольных учреждениях выше, чем в глазных кабинетах, что обусловлено сочетанием длительной комплексной интенсивной лечебной работы с коррекционно-педагогическими мероприятиями в условиях обычного режима жизни ребёнка. Педагогические мероприятия в специализированных дошкольных учреждениях имеют направленность, способствующую лечебному процессу. Косоглазие – не только косметический дефект, оно приводит к нарушению зрительных функций, понижению остроты зрения, а также травмирует психику ребёнка, снижает работоспособность и ограничивает возможности. Повышение остроты зрения у детей с косоглазием является актуальной проблемой, так как зрение детей с косоглазием и амблиопией носит чаще всего монокулярный характер. Восстановление бинокулярного зрения у таких детей – сложный и длительный процесс . Регулярное лечение требует постоянного контакта между медицинскими и педагогическими работниками. Лишь в случае правильной организации всей системы лечения, воспитания и обучения достигаются хорошие результаты восстановления зрения и подготовки детей к обучению в школе. Как известно, что ведущим видом деятельности в дошкольном возрасте является игра. В настоящее время тифлопедагогами, воспитателями специализированных учреждений разрабатываются специальные методики занятий по развитию зрительного восприятия, которые предусматривают использование специальных игр и упражнений для стимуляции, активизации, повышения и развития зрения. Поэтому возникает вопрос: будут ли дидактические игры и упражнения способствовать повышению остроты зрения? Поэтому тема данной дипломной работы сформулирована таким образом " Повышение остроты зрения у детей среднего дошкольного возраста, страдающих косоглазием и амблиопией, через дидактические игры и упражнения ".
Объект исследования: процесс повышения остроты зрения у детей с косоглазием и амблиопией.
Предмет изучения: дидактические игры и упражнения, как эффективное средство повышения остроты зрения на этапе плеоптического лечения у детей, страдающих косоглазием и амблиопией.
Гипотеза : дидактические игры и упражнения могут быть эффективным средством повышения остроты зрения при соблюдении следующих медицинских и педагогических условий :
соблюдение сроков плеоптического этапа лечения, определённых врачом – офтальмологом;
обязательное лечение на офтальмологических аппаратах;
знание особенностей такой патологии зрении, как косоглазие и амблиопия, принципов лечения;
знание зрительной нагрузки, рекомендованной врачом - офтальмологом;
учёт возрастных возможностей ребёнка;
индивидуальный подход с учётом диагноза;
правильный подбор наглядных пособий с учётом зрительной нагрузки и диагноза;
специальный отбор привлекательных и интересных игр для детей среднего возраста;
использование разнообразных и специфичных методов и приёмов;
перенос дидактических игр и упражнений в повседневную самостоятельную игровую деятельность.
Цель : выявить эффективность использования дидактических игр и упражнений для повышения остроты зрения у дошкольников среднего возраста, страдающих косоглазием и амблиопией .
Задачи:
изучить и проанализировать медицинскую, психолого – педагогическую литературу и литературу тифлопедагогического направления по проблеме исследования;
получить консультацию у врача – офтальмолога, сестры – ортоптистки и тифлопедагога специализированного дошкольного учреждения по выявлению и определению диагноза детей, степени их остроты зрения, номера зрительной нагрузки на период исследования;
оформить результаты медицинского обследования в таблицу;
установить взаимосвязь коррекционной и лечебно – восстановительной работы по повышению остроты зрения и определить их методы и приёмы ;
разработать систему дидактических игр и упражнений, способствующих повышению зрительных функций, в частности остроты зрения;
сделать сравнительный анализ, позволяющий доказать эффективность разработанной системы дидактических игр и игровых заданий;
сформулировать вывод по исследованию.
Глава I. Теоретические основы лечения и коррекции косоглазия и амблиопии у дошкольников
1.1 Понятие остроты зрения
Основная функция глаза – зрение. Под зрением понимают не только способность глаза различать темноту от света, но и видеть предметы, их контуры, детали, внешний вид. Кроме того, глаз человека в известных пределах может различать цвета .
Основными нервными элементами, воспринимающими зрительные ощущения, являются палочки и колбочки сетчатой оболочки глаза. Их функции не одинаковы : колбочки функционируют при дневном зрении , а палочки при – сумеречном .
Распределены палочки и колбочки в сетчатке неравномерно. В месте наилучшего зрения днём в области жёлтого пятна сетчатки очень мало палочек , в центральной же ямке этого пятна имеются только колбочки . Чем дальше от центральной ямки к периферии сетчатки, тем в ней становится меньше колбочек , соответственно увеличивается количество палочек . Центральная ямка жёлтого пятна выполняет функцию центрального зрения . Чаще центральное зрение называют остротой зрения (visus) . Остроту зрения обозначают латинской буквой V .
Острота зрения (центральное зрение) – решающий показатель для характеристики глаза как органа зрения, один из основных показателей в оценке патологических процессов в глазу и часто основной показатель эффективности проводимого лечения. Острота зрения (центральное зрение) определяется, прежде всего, физической способностью глаза видеть две точки в пространстве раздельно.
В пространстве находятся две точки А и В. От них на глаз падают лучи, которые после прохождения в преломляющих средах глаза собираются на сетчатке в точках а и б. Лучи после преломления в глазу образуют угол , который называется углом преломления ( угол ВКА равен вертикальному углу АКВ )
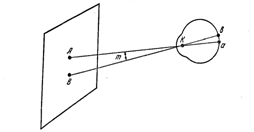
Величина угла зрения зависит от двух факторов – величины предмета, который мы рассматриваем, и расстояния его от глаза. Предмет виден под большим углом, если он ближе от глаза. В нашей повседневной жизни практически это хорошо известно – мы приближаем предмет к глазам, когда хо.( А.Б. Коленько " Глазные болезни " стр. 17 ).
Многочисленные исследования показали, что в норме глаз человека различает две точки только в том случае, если он их видит под углом зрения не меньше, чем в 1 минуту.
Принято считать нормальной следующую остроту зрения : глаз различает раздельно две точки , находящиеся в бесконечности , в том случае , если после преломления оптическими средами они видны под углом зрения в 1 минуту . Такую остроту зрения условно считают равной 1,0.
2.2 Методы определения остроты зрения
Остроту зрения определяют по таблице Головина и Сивцева. Обычно каждая таблица для определения остроты зрения содержит 10 – 12 рядов букв ( знаков ) ,каждый из которых отличается от другого на остроту зрения в 0,1, а в последних двух рядах таблицы (для определения остроты зрения выше 1,00) обычно острота зрения отличается на 0,5. Всегда надо исследовать – нет ли у больного остроты зрения больше 1,0. ( Коленько А.Б. стр. 20).
Для исследования остроты зрения у детей составлены особые, понятные для них, таблицы. Принцип построения этих таблиц такой же , как таблиц, описанных выше .( см. Приложение). Определяемая по таблицам или каким – либо иным методом острота зрения обычно выражается десятичной дробью по формуле: V= d / D ,где V – острота зрения , d –расстояние, с которого глаз видит данный ряд знаков , D –расстояние, с которого нормальный глаз должен видеть этот ряд знаков.
Остроту зрения обычно определяют с расстояния 5 метров, так как с этого расстояния пучок лучей, падающих на глаз, практически идёт параллельно.
При определении остроты зрения приходится встречаться с людьми, которые не видят даже знаков первого ряда. В таких случаях остроту зрения определяют следующим образом: на тёмном фоне показывают пальцы. В зависимости от расстояния, на котором больной правильно считает пальцы, по указанной формуле вычисляют остроту зрения. Для удобства принято , что каждые 0,5 метров соответствуют остроте зрения в 0,01 . Таким образом , если больной считает пальцы только на расстоянии 0,5 метров , острота зрения его будет – 0,01, на расстоянии 1 метр – 0,02 , на расстоянии 3 метра – 0,006 .Этот метод прост и достаточно удобен .Определить остроту зрения можно и другим способом. Имеются специальные на отдельных карточках изображения палочек , высота и ширина которых равна высоте и ширине знаков первой строчки таблицы .
Если у больного настолько слаба острота зрения, что он не может сосчитать пальцы даже на расстоянии 0,5 метров, необходимо установить, считает ли он пальцы у самого глаза (например, счёт пальцев на расстоянии 20 , 30 см и т.п.) Иногда больной считает пальцы только у самого лица, тогда в карте исследования записывают: " Зрение равно счёту пальцев у лица ". Это соответствует остроте зрения 0,001. Иногда больной не различает и пальцев, но видит движение руки у лица. Эту степень понижения зрения так и отмечают в карте. ( Коленько стр.22).
При определении следующей степени понижения зрения отмечают, видит ли больной глаз свет. Если больной различает только свет, то острота зрения у него понижена до светоощущения и отмечается как V= 1/~.
И только в том случае, когда больной не может отличать свет от темноты, можно записать, что острота зрения глаза равна нулю. Такой диагноз означает , что где – то имеется нарушение в световоспринимаемом аппарате .
Определение остроты зрения производят следующим образом: таблицы со знаками помещают в отдельном ящике, который называется аппаратом Рота. Впереди имеется рефлектор освещения и таким образом таблица равномерно освещается. Обследуемый садится лицом к таблице на расстоянии 5 метров от неё .Обязательно исследование каждого глаза отдельно ( монокулярно) . Один глаз закрывают кружком из пластмассы или картона . при исследовании остроты зрения не рекомендуется закрывать глаз ладонью , т.к. при этом обследуемый обычно надавливает на глаз , вызывая нарушение кровообращения , а это , в свою очередь , на некоторое время понижает остроту зрения . Не стоит также на глаз накладывать повязку, т.к. в темноте расширяется зрачок. Это расширение зрачка в той или иной степени передаётся обследуемому глазу и может повлиять на остроту зрения . Конечно , безразлично , какой глаз обследовать вначале – правый или левый . Однако , удобнее при всех методах исследования в первую очередь определить остроту зрения правого глаза . В тех же случаях , когда один глаз здоровый ,а другой – больной , вначале обязательно обследуют здоровый глаз .
Сестра, которая проверяет остроту зрения, стоит сбоку от таблицы и палочкой показывает нужный знак. Конец палочки должен находиться под знаком. Вначале нужно показывать самые большие знаки (с первого ряда), чтобы обследуемый понял, что от него требуют. В то время как, кончик палочки стоит под знаком таблицы, голова сестры должна быть повёрнута в сторону обследуемого. Необходимо строго следить за тем, хорошо ли закрыт глаз испытуемого, не подсматривает ли он? Обследуемый должен быстро назвать знак, который ему показывают, поэтому не надо демонстрировать его больше двух – пяти секунд. Обследуемый обязан назвать правильно все знаки и буквы в ряду. Если больной не видит одного знака в верхних рядах, принято считать, что это может быть случайностью. В нижних 6-ти рядах, где знаков значительно больше, допускается ошибка в двух знаках. Если же больной не узнает больше знаков, чем указано, считают, что этого ряда он не видит, а видит верхний над этой строчкой ряд.
Иногда длина глазного кабинета меньше 5 метров. В подобных случаях остроту зрения исследуют с помощью зеркала. Больного сажают под ящиком с таблицами для определения зрения спиной к ним. На противоположной стене на расстоянии 2,5 метра вешают зеркало таких размеров и так, чтобы в нем был виден ящик с таблицами. При этом пользуются специальными " зеркальными таблицами". (Коленько стр. 27).
Для определения остроты зрения в настоящее время применяют особые электрифицированные аппараты, где отдельные ряды букв (знаков) освещают нажатием соответствующей кнопки. Врач (сестра) стоит рядом с больным. Кроме того, больной не знает, какой по счету ряд ему показывают, что исключают симуляцию и десимуляцию.
2.3 Классификация детей по степени нарушения зрения
К числу детей с нарушением зрения относятся лица с разным характером зрительной патологии, разной остротой зрения, клиническими формами, а так же с разными компенсаторными возможностями развития, коррекции и восстановления нарушенных функций зрительной системы. Различают разные группы детей дошкольного возраста с нарушением зрения:
дети с амблиопией и косоглазием, с разной степенью нарушения остроты зрения и бинокулярного зрения;
слабовидящие дети с остротой зрения от 0,05 до 0,4 диоптрий с коррекцией стёклами на лучше видящем глазу;
частично видящие дети с остротой зрения до 0,04 с оптической коррекцией стёклами.
При прогрессирующих необратимых нарушениях к частично видящим относятся дети с остротой зрения до 0,08 диоптрий;
полностью слепые дети, пользующиеся осязательно-слуховым способом при ориентации.
Очень внимательно должен относиться педагог к использованию зрительных возможностей детей с остротой зрения 0,05-0,08. Не являясь слепыми, эти дети отличаются от слабовидящих с остротой зрения 0,09-0,2(0,4) как по характеру нарушения зрения, так и по отдельным личностным качествам.
У большинства детей этой группы причиной нарушения зрения является врождённая патология, сопровождающаяся нистагмом. Нистагм затрудняет фиксацию предметов и вызывает зрительную утомляемость не только в учебной работе, связанной с чтением и письмом плоским шрифтом, но и в повседневной жизни.
Наиболее сложную группу среди детей со зрением 0,05-0,08 составляют дети с заболеваниями зрительного нерва и сетчатки. В сочетании с нистагмом эти заболевания даже при остроте зрения 0,08 затрудняют возможность обучения с использованием плоского шрифта.
Значительную группу составляют дети с заболеванием хрусталика и афакией. В результате операционного лечения острота зрения вдаль может повыситься до 0,05-0,08. но из-за амблиопии и нистагма они плохо видят вблизи и с трудом читают шрифт. Анализ состояния зрения у детей этой группы показывает, что работа с ними должна отличаться особой продуманностью. Например, детям, страдающим нистагмом, нельзя поручать работы, выполнение которых требует сосредоточенности на мелких предметах и длительного зрительного напряжения.
Дети со зрением 0,05-0,08 не всегда могут обучаться с использованием плоского шрифта. Они испытывают определённые трудности при ориентировке в большом пространстве, так как способны видеть размеры, цвет и движение лишь на расстоянии 5 метров, у них отсутствует глубинное зрение.
Дети со зрением 0,09-0,2(0,4) могут в учебной работе пользоваться книгами, выполненными плоским шрифтом, осуществлять самоконтроль в процессе общественно-полезного труда, свободно ориентироваться в макропространстве. Следует помнить, что для слабовидящих детей с остротой зрения от 0,05 до 0,2 непрерывная зрительная нагрузка в процессе обучения не должна превышать 15-20 минут.
Таким образом, методы и приёмы обучения, технические средства подбираются с учётом зрительного нарушения и остроты зрения.
2.4 Характеристика косоглазия и амблиопии
Косоглазие- заболевание, характеризующееся нарушением бинокулярного зрения в результате отклонения одного из глаз от совместимой точки фиксации. Помимо косметического недостатка, весьма тягостного в психологическом отношении, косоглазие сопровождается серьёзным расстройством зрительных функций. Выделяют паралитическое косоглазие, вызванное поражением нервов и, иннервирующих наружные мышцы глаза, и содружественное косоглазие, при котором нарушена иннервация конвергенции и фузии, но глазодвигательные мышцы почти не страдают.
Причинами содружественного косоглазия могут быть врождённые и приобретённые заболевания центральной нервной системы, аметропии, различие в анатомо-оптическом строении обоих глаз, резкое понижение остроты зрения или слепота на один глаз.
Различают следующие виды косоглазия: периодическое, постоянное, монолатеральное (косит на один глаз), альтернирующее (попеременно косят оба глаза), сходящееся, расходящееся.
Содружественное - наиболее распространённый вид косоглазия. Оно характеризуется постоянным или периодическим отклонением одного из глаз от точки фиксации. Чаще косит один глаз. Иногда оба поочерёдно. При альтернирующем косоглазии, как правило, острота зрения не теряется. При монолатеральном косоглазии функция постоянно косящего глаза находится в состоянии стойкого торможения и не деятельности. Что приводит к резкому понижению остроты зрения этого глаза- амблиопии.
Таким образом, амблиопия- это понижение зрения без видимых причин, выражающееся в снижении остроты центрального зрения. Это заболевание, при котором один из двух глаз почти не задействован в процессе зрения. Глаза видят слишком разные картинки, и мозг не может совместить их в одну объёмную. В результате, он постоянно подавляет работу одного глаза. Поэтому очень важно активизировать "ленивый" глаз.
Амблиопия обычно развивается при косоглазии, высоких степенях дальнозоркости.
Таким образом, амблиопия является сопутствующим заболеванием при косоглазии и дальнозоркости и выражается в резком понижении остроты зрения. Поэтому необходимо раннее выявление амблиопии и организация комплексного лечения косоглазия и амблиопии.
2.5 Содержание и методика лечения глазных болезней на плеоптическом этапе
Зрение детей с косоглазием и амблиопией носит, чаще всего, монокулярный характер. Восстановление бинокулярного зрения у таких детей - сложный и длительный процесс. В специализированных дошкольных учреждениях для детей с глазной патологией проводится регулярное лечение, которое проходит в три этапа:
1 этап – плеоптическое лечение.
2 этап – ортопто-диплоптическое лечение.
3 этап – хирургическое лечение.
Я остановлюсь подробнее на этапе плеоптического лечения, так как целью данного этапа является повышение остроты зрения у детей, страдающих амблиопией (при косоглазии и без косоглазия), до возрастной нормы.
Для быстрого и полного устранения амблиопии применяются различные способы офтальмологического воздействия в сочетании с общеукрепляющими мероприятиями и лечением сопутствующих заболеваний, последовательность методов лечения амблиопии определяется на основе состояния зрительного анализатора с учётом вида и устойчивости зрительной фиксации, применительно к возрасту и интеллекту ребёнка. ( Л.И. Плаксина, Л.А. Григорян стр.9).
К лечению амблиопии приступают после проверки правильности оптической коррекции аномалии рефракции. Комплексное лечение детей с амблиопией включает в себя: плеоптические методы, организацию жизненного режима детей с учётом зрительных нагрузок, лечение сопутствующих заболеваний, оздоровительные мероприятия. Плеоптические методы лечения амблиопии: окклюзия, локальный засвет макулы по методу Э.С. Аветисова, метод отрицательных последовательных образов Кюпперса на большом безрефлексном офтальмоскопе, общий засвет красным светом на большом безрефлексном офтальмоскопе. Метод Кемпбелла, основанный на тренировке контрастной чувствительности на приборе " Иллюзион ", рефлексотерапия, занятия на локализаторе-корректоре, коррекционно-педагогические упражнения.
Прямую окклюзию осуществляет сестра-ортоптистка по назначению врача. В дошкольном возрасте прямую окклюзию назначают практически всем больным с амблиопией. Независимо от её вида, состояния зрительной фиксации и возраста ребёнка. Исключение составляют дети с нистагмом, которым либо совсем не назначают окклюзию, либо назначают её на 2 часа ежедневно. Выбор того или иного варианта зависит от степени нистагма. Чем раньше начата окклюзия, тем, как правило, лучше результаты лечения амблиопии.
Целью постоянного выключения ведущего глаза при наличии косоглазия является не только достижение одинаковой остроты зрения обоих глаз, но и переход монолатерального косоглазия в альтернирующее (Э.С. Аветисов стр. 52).
Детям, у которых острота зрения амблиопичного глаза достигает 0,7-0,8 окклюзионную повязку заменяют непрозрачным целлофаном, которое наклеивают на очковое стекло.
После повышения и закрепления остроты зрения ранее амблиопичного глаза на уровне возрастной нормы и перехода монолатерального характера зрения в альтернирующий продолжительность окклюзии постепенно уменьшают, назначая её 2-3 раза в неделю, и постепенно, с учётом результатов контроля остроты зрения, отменяют. Остроту зрения обоих глаз и состояние зрительной фиксации проверяют через неделю.
Обратная окклюзия-это выключение из акта зрения амблиопичного глаза. Этот метод введён в практику Кюпперсом (1956). Он рекомендует проводить обратную окклюзию (в течение 2-4 недель) до начала лечения амблиопии с устойчивой неправильной фиксацией для её ослабления.
Локальный " слепящий " засвет центральной ямки сетчатки по А.С. Аветисову проводят на монобиноскопе и на большом безрефлексном офтальмоскопе со специальным устройством, при необходимости, одновременно с прямой окклюзией.
Лечение амблиопии методом отрицательного последовательного образа - зрачок амблиопичного глаза расширяют. Голову больного фиксируют на подставке большого безрефлексного офтальмоскопа. Здоровый глаз закрывают повязкой. После получения отчётливой картины глазного дна при минимальной интенсивности освещения добиваются такой установки амблиопичного глаза, при которой тень от шарика, находящегося на оси прибора, проецируется на центральную ямку сетчатки. При правильной фиксации это удаётся без затруднений, нужно только, чтобы больной смотрел на шарик. При неправильной фиксации используют фиксационную иглу офтальмоскопа. Больной смотрит на конец иглы, которую перемещают до тех пор. Пока тень от шарика не совпадёт с центральной ямкой сетчатки. Удерживая тень от шарика на центральной ямке сетчатки путём корригирующих движений иглы, производят интенсивный засвет сетчатки в течение 15 сек. Затем больной быстро пересаживается (или поворачивает голову) к белому экрану и смотрит на экран, расположенный на расстоянии 40 см. от глаза, можно при наблюдении экрана фиксировать голову на подбороднике. В центре экрана имеется красная фиксационная метка диаметром 5 мм. При появлении отрицательного последовательного образа больной совмещает светлое пятно с красной точкой и одновременно закрывает её многократно концом указательного пальца ведущей руки.
Чтобы увеличить длительность отрицательного последовательного образа и сделать его более чётким, необходимо непрерывно освещать и затемнять экран прерывистым светом. При этом продолжительность освещения должна быть больше продолжительности затемнения. ( Плаксина, Григорян стр. 11).
После исчезновения отрицательного последовательного образа аналогичное лечение повторяют ещё 2 раза. Всего проводят 15-20 таких процедур ежедневно или через день.
Общий засвет заднего полюса сетчатки с использованием красного света проводится для лечения амблиопии у детей с резко-неустойчивой зрительной фиксацией. Этот метод используется при лечении детей 3-4 летнего возраста с любой фиксацией, детей 5-7 лет с резко-неустойчивой фиксацией, но страдающих двигательным беспокойством. При нистагме этот метод применяют к детям любого возраста. Засветы проводятся 1-2 раза в день на большом безрефлексном офтальмоскопе, количество и продолжительность сеансов, а также перерывы - такие же, как и при лечении, локальным засветом. В целях сохранения при подобных засветах работоспособности детей на близком расстоянии (что для детей, находящихся в детских садах, особенно важно в связи с проведением с ними ежедневных общеобразовательных занятий) и предотвращения повышенных аккомодативных усилий. Приводящих к увеличению сходящегося косоглазия, лечение амблиопии осуществляется без расширения зрачка. Проведение локального засвета без расширения зрачка оказывается возможным благодаря выработке соответствующих навыков у медицинских сестёр - ортоптисток. В отдельных случаях (при плохо выраженной макуле) указанные засветы проводятся при расширенном зрачке. (Плаксина, Григорян стр. 12)
Противопоказания к засветам: эпилепсия, повышенное внутричерепное давление, злокачественные новообразования, двигательное беспокойство.
Метод лечения амблиопии частотно-контрастными стимулами (КЭМ - стимуляция). Метод получил название Кемпбелла по имени его автора и заключается в наблюдении амблиопичным глазом за вращающимися с частотой 1-2 оборота в минуту чёрно-белыми полосами (решётками) с различной пространственной частотой (и контрастностью), с шириной полос, видимых амблиопичным глазом. Подбирается индивидуально. В. М. Чередниченко апробировал и усовершенствовал метод КЭМ - стимуляции, что явилось основой для разработки нового прибора " Иллюзион". Ребёнок в течение 7-10 минут наблюдает за вращающимися решётками различной пространственной частоты, что оказывает лечебное воздействие. На " Иллюзионе". Представлены все необходимые размеры решёток благодаря особенностям предлагаемого рисунка: клиновидные чёрно-белые полосы, расширяющиеся от центра к периферии и меняющие свою конфигурацию в процессе вращения. Это избавляет от необходимости индивидуального подбора таблиц с различной частотой решёток в зависимости от степени амблиопии.
Вращение полос и изменение их конфигурации привлекает внимание пациента и создаёт дополнительное лечебное воздействие. На курс 20-25; 10-15 минутных сеансов. КЭМ-стимуляция может применяться самостоятельно или быть дополнением к классическим методам лечения амблиопии (Аветисов, Ковалевский, Хваткова в кн. "Руководство по детской офтальмологии" стр. 198).
Рефлексотерапия. Электропунктурная рефлексотерапия является разновидностью рефлексотерапии, как лечебного метода, широко используемого в настоящее время в практической медицине. Метод основан на воздействии слабым электрическим током на точки акупунктуры по определённой схеме. Электропунктура является перспективным методом рефлексотерапии в связи с физиологичностью и широким диапазоном действия, а также с многофакторным нормализующим влиянием её на зрительные функции, аппарат аккомодации, гидро-и гемодинамику глаз, оздоровление всего организма. Электропунктура может применяться в специализированном детском саду даже у детей раннего возраста ввиду её безболезненности и хорошей переносимости.
Способ лечения амблиопии с использованием электропунктурной рефлексотерапии разработан в отделении медико-биологических проблем совместно с кафедрой глазных болезней Рижского медицинского института (проф. Ф.Г. Портнов, проф. И.В. Валькова, к.м.н. О.Ю.Неренберг). Показания: амблиопия любого вида, независимо от степени и состояния фиксации (Григорян Л.А. "Лечебно-восстановительная работа в детских садах для детей с амблиопией и косоглазием " стр. 24-41).
В период проведения курса электропунктуры не следует давать больным препараты, изменяющие активность нервной системы (снотворные, транквилизаторы, психотропные и т.д.). Не рекомендуется проводить физиотерапевтические и бальнеологические процедуры. Лечение проводят с помощью отечественных приборов для электропунктуры ("Рефлекс 3", "Светлана" и др.).
Воздействие на точки акупунктуры проводят постоянным электрическим током. При этом силу тока доводят до появления лёгкого покалывания, жжения в месте воздействия, о чём пациент сообщает врачу. Для точек общего воздействия этот момент соответствует силе тока в пределах 30-80 мкА. В случаях симметричного расположения точек воздействия проводят с обеих сторон. Продолжительность воздействия на каждую точку 50 сек.-1 минута. При этом воздействие на местные точки области глаза проводят током положительной полярности, а точки общего воздействия - током отрицательной полярности. В течение каждого сеанса воздействие проводят на 3-4 точки. Курс лечения состоит из 5-6 сеансов. (Плаксина, Григорян "Содержание медико-педагогической помощи" стр.14).
Лечение на локализаторе-корректоре. Упражнения в локализации целесообразно проводить после того, как в процессе лечения амблиопии получена центральная фиксация, а также при амблиопии с неустойчивой фиксацией. В первом случае эти упражнения способствуют восстановлению правильной монокулярной пространственной локализации и закрепляют тем самым центральную фиксацию, во-втором - придают фиксации более устойчивый характер, позволяя в дальнейшем проводить лечение с помощью локальных воздействий на центральную ямку сетчатки.
Для упражнений в локализации применяют специальный прибор - локализатор - корректор. Это плоский ящик с рядом отверстий в крышке. Отверстия попеременно освещаются с помощью специального кнопочного устройства. Больной должен, пользуясь одним амблиопичным глазом, закрывать освещённое отверстие концом указательного пальца. В таком виде прибор действует как локализатор.
Для использования прибора как корректора к локализатору приложены пластины, которые можно накладывать на крышку. На поверхность пластин изоляционным лаком нанесены контурные рисунки. Пациент должен обводить их электродом-карандашом. Когда конец карандаша сходит с линии рисунка, раздаётся сигнальный звонок. Задача состоит в том, чтобы в процессе длительных упражнений добиться безошибочного обведения рисунков. Упражнения на локализаторе-корректоре проводят ежедневно по15-20 минут, всего 20-30 упражнений.
Лечение на хейроскопе. Упражнения на хейроскопе проводятся для улучшения зрения косящего глаза при лёгких степенях амблиопии. Методика работы следующая. Больной лучшим глазом наблюдает с помощью зеркала прибора изображение рисунка, установленного в кассете и одновременно под контролем амблиопичного глаза воспроизводит рисунок на чистом листе бумаги, укреплённом на панели прибора. Упражнения на хейроскопе проводятся по 5-10 минут под контролем педагога и сестры-ортоптистки.
Лечение на макулатестере. Прибор предназначен для исследования жёлтого пятна сетчатки и для лечения амблиопии. Действие прибора основано на использовании поляризационных свойств нервных волокон, радиально покрывающих сетчатку в области жёлтого пятна. Благодаря поляризационным свойствам указанной области сетчатки при работе на приборе возникает энтоптическое явление, названное феноменом Гайдингера. Суть явления заключается в том, что при рассматривании равномерно светящейся поверхности через вращающийся поляризационный фильтр глаз замечает световую фигуру, имеющую форму двух размытых треугольников. Острые углы треугольников сходятся в точке, которую глаз фиксирует. Эту фигуру называют "щётками" Гайдингера. Для её определения и используют поляризационный макулатестер. (Плаксина, Григорян" Содержание медико-педагогической помощи" стр.15.).
Методика лечения такова. Больной смотрит амблиопичным глазом, при выключенном другом, через окуляр на фоновую плоскость включенного прибора и сообщает о появлении щёток. Чтобы убедиться в том, что пациент действительно видит феномен Гайдингера, его просят описать вид "щёток", назвать их цвет и направление вращения. При неправильной фиксации "щётки" появляются в стороне от центра тестовой фигуры. Больному предлагают совмещать фигуру "щёток" с центром тестовой фигуры и "удерживать её" в указанном положении в течение 5-10 минут. Упражнения проводят ежедневно, всего на курс от 20 до 30 таких упражнений.
В комплекс лечения входит прибор "Амблиокор". Этот аппарат позволяет решать широкий круг проблем и обладает лёгким воздействием при высокой эффективности лечения. Лечение на " Амблиокоре" происходит таким образом: ребёнок смотрит мультфильм, а в это время при помощи датчиков снимается информация о состоянии зрительных центров головного мозга. При сигнале мозга о нечётком зрении – монитор гаснет. В этот момент включается механизм саморегуляции: вспомните, что вы чувствуете, если в кинотеатре гаснет экран, вам хочется, чтобы его включили. Также происходит и в этом случае. Зрительная система начинает понимать, что интересный мультик начинают показывать только в том случае, если зрение чёткое. Чем дальше, тем меньше периодов неконтрастного зрения, тем реже включается монитор. Сам организм настраивается на чёткость восприятия. При рефракционной и анизометрической амблиопии после одного или двух курсов лечения более чем у 90% пациентов снимается диагноз (критерий его снятия - повышение остроты зрения на амблиопичном глазу до 0,4). Лечение на "Амблиокоре" можно начинать с 3-х лет: оно не требует от ребёнка определённого интеллектуального развития. При этом у ребёнка нет каких-либо неприятных ощущений, он воспринимает всё происходящее, скорее как развлечение.
Таким образом, повышение остроты зрения в полной мере зависит от своевременного выявления амблиопии и комплексного лечения в условиях поликлиники или специализированного детского сада.
Глава II. Методологические основы лечебно-восстановительной и коррекционной работы
2.1 Влияние понижения остроты зрения на развитие ребёнка
С помощью глаз человек воспринимает освещённость, цвет, форму, величину предметов, определяет движение и направление предметов при движении. Ориентируется в пространстве.
При понижении остроты зрения происходит сокращение и ослабление функций зрительного восприятия. Появляются трудности при опознании рисунков, предмета, определении цвета, ориентировке в пространстве. Всё это вместе ограничивает физическую активность человека. Т.к. появляются трудности при передвижении, при любой активной деятельности. Поэтому хорошее зрение очень важно для развития ребёнка.
Безусловно, влияние состояния остроты зрения ребёнка на формирование опорно-двигательного аппарата. Понижение остроты зрения ведёт за собой сколиозы, плоскостопие, искривление шейных позвонков, как известно, эти заболевания сказываются отрицательно на всех важных жизненных органах и системах.
С ухудшением зрения у детей может появиться нарушение координации, аритмичность движений. В связи с этим у детей может быть укороченный шаг, приводящий к нарушению равновесия и уплощению стопы. Всё это предопределяет появление гиподинамии, а затем и снижение функциональных возможностей организма. Следовательно, хорошее зрение- это главная предпосылка формирования правильной осанки и хорошее физическое развитие ребёнка.
Понижение остроты зрения ведёт к неблагополучию в психоневрологическом состоянии ребёнка. Повышается психическая ранимость. В этот период может наступить стрессовое состояние, высокая раздражительность, дезорганизация поведения вплоть до отказа от деятельно