Возрастные изменения сердечнососудистой системы
ГОУ ВПО МЗ РФ «ИГМА»
Кафедра пропедевтики внутренних болезней с курсом сестринского дела
Цикл: «Сестринское дело в гериатрии»
КУРСОВАЯ РАБОТА
Тема:
Возрастные изменения сердечнососудистой системы
Выполнила
студентка 4 курса ВСО, групп 401
Булдакова Е. В.
Проверил:
Ижевск 2010
Оглавление
Введение. 3
Основные особенности больных пожилого и старческого возраста. 6
Возрастные изменения сердечнососудистой системы.. 7
Гипертоническая болезнь. 10
Клиника и диагностика. 13
Принципы лечения. 16
Роль медсестры в уходе и лечении пациента с гипертонической болезнью.. 19
Проблемы пациентов с гипертонической болезнью.. 21
Действия сестры в связи с уходом за больными с гипертонической болезнью 21
Принципы реабилитации пациентов с аг пожилого возраста. 23
Общие принципы ухода за больными пожилого и старческого возраста. 24
Собственное исследование. 27
Памятка пациенту как жить с гипертонией. 31
Как можно корректировать психоэмоциональные расстройства самостоятельно? 32
Упражнения для тренировки глубокого дыхания. 33
Диета. 34
Физическая активность. 36
Отказ от вредных привычек. 38
Заключение. 42
Литература. 43
Приложение 1. 44
Возрастное развитие человека заключается во взаимодействии двух основных процессов: старения и витаукта. Старение - универсальный эндогенный разрушительный процесс, проявляющийся в повышении вероятности смерти. Витаукт (лат. vita- жизнь, auctum- увеличивать) - процесс, стабилизирующий жизнеспособность и увеличивающий продолжительность жизни. Не являясь болезнью, старение создаёт предпосылки развития возрастной патологии. Процесс старения - непрерывный постепенный переход от этапа к этапу: оптимальное состояние здоровья -> наличие факторов риска развития заболеваний -> появление признаков патологии - потеря трудоспособности -> летальный исход.
Темп старения может быть выражен количественно с помощью показателей, отражающих снижение жизнеспособности и увеличение повреждаемости организма. Одним из таких параметров является возраст.
Возраст - длительность существования организма от рождения до настоящего момента. Действующие до настоящего времени современные возрастные нормативы были приняты Европейским регионарным бюро ВОЗ в 1963 г. (табл. 16-1).
Классификация возраста (ВОЗ, 1963)
| Возраст — терминология | Возраст — годы |
| Молодой возраст | 18-29 |
| Зрелый возраст | 30-44 |
| Средний возраст | 45-59 |
| Пожилой возраст | 60-74 |
| Старческий возраст | 75-89 |
| Долгожители | 90 и старше |
В настоящее время в мире насчитывают более 380 млн человек, возраст которых превышает 65 лет. В России пятую часть всего населения составляют люди пожилого и старческого возраста. В ближайшие 10 лет ожидают увеличения количества граждан старших возрастов примерно в 2 раза, т.е. уже 40% населения будет находиться в категории пожилого и старческого возраста. Уровень заболеваемости у пожилых людей по сравнению с лицами более молодого возраста выше в 2 раза, в старческом возрасте - в 6 раз.
Процессы старения человека изучает геронтология (греч. gerents - старик, logos - учение, наука). Геронтология - пограничная область биологии и медицины, изучающая не столько старость, сколько процесс старения человека. Геронтология включает в себя такие крупные основные разделы, как гериатрию, герогигиену, геропсихологию, социальную геронтологию и др.
Гериатрия (греч. gerents- старик, atria - лечение) - пограничный раздел геронтологии и внутренних болезней, изучающий особенности заболеваний людей пожилого и старческого возраста и разрабатывающий методы их лечения и профилактики.
Фундаментальная геронтология изучает механизмы старения, занимается вопросами предупреждения преждевременного старения и продления жизни.
Социальная геронтология занимается вопросами взаимодействия пожилого человека и общества, существованием пожилых людей в социальной среде.
Обеспечение максимально возможной продолжительности жизни индивида может быть реализовано профилактикой одних заболеваний (напр., многих инфекций), правильным лечением других (напр., лечение артериальной гипертонии), реабилитацией после перенесенных третьих (напр., после инфаркта миокарда или инсульта). Еще Гален говорил: "Старость сама по себе не есть болезнь, но она не свободна от недугов". По данным Л.Б. Лазебника (1995) у пожилого мужчины, старше 65 лет в условиях поликлиники выявляется в среднем 4,3 заболевания, а у женщины - 5,2. При углубленном обследовании можно обнаружить до 14 заболеваний в начальных стадиях.
Основные особенности больных пожилого и старческого возраста
Патологические изменения, характерные для людей пожилого и старческого возраста, начинают проявляться уже с 40-50 лет.
1. Инволюционные (связанные с обратным развитием) функциональные и морфологические изменения со стороны различных органов и систем. Например, с возрастом снижаются показатели жизненной ёмкости лёгких, бронхиальной проходимости, величина клубочковой фильтрации в почках, увеличивается масса жировой ткани и уменьшается мышечная масса (включая диафрагму).
2. Наличие двух и более заболеваний у одного пациента. В среднем при обследовании пациента пожилого или старческого возраста у него выявляют не менее пяти болезней. В связи с этим клиническая картина заболеваний «смазывается», снижается диагностическая ценность различных симптомов. С другой стороны, сопутствующие заболевания могут усиливать друг друга. Например, анемия у пациента с ИБС может вызвать клинические проявления сердечной недостаточности.
3. Преимущественно хроническое течение заболеваний. Прогрессированию большинства хронических заболеваний способствуют возрастные неблагоприятные эндокринно-обменные и иммунные сдвиги.
4. Нетипичное клиническое течение заболеваний. Нередко выявляют более медленное и замаскированное течение болезни (пневмонии, инфаркта миокарда, туберкулёза лёгких, неопластических процессов, сахарного диабета и др.). Например, лихорадка у пожилых больных может быть одним из основных, если не единственным, проявлением туберкулёза или инфекционного эндокардита, абсцессов брюшной полости.
5. Наличие «старческих» болезней (остеопороза, доброкачественной гиперплазии предстательной железы, болезни Альцгеймера, старческого амилоидоза и др.).
6. Изменение защитных, в первую очередь иммунных, реакций.
7. Изменение социально-психологического статуса. Основными причинами социальной дезадаптации выступают выход на пенсию, утрата близких и друзей в связи с их смертью, одиночество и ограничение возможностей общения, трудности самообслуживания, ухудшение экономического положения, психологическое восприятие возрастного рубежа старше 75 лет независимо от состояния здоровья. На этом фоне нередко развиваются такие нарушения, как тревожные состояния, депрессии, ипохондрический синдром (патологически преувеличенное опасение за своё здоровье, убеждённость в наличии того или иного заболевания при его фактическом отсутствии).
Рациональное ведение пожилого больного предполагает обязательное достижение взаимопонимания и согласия в триаде «больной - медицинская сестра - врач». Степень выполнения больным врачебных рекомендаций обозначают в медицинской литературе термином «комплайенс» (англ. compliance - согласие). Сам по себе старческий возраст не служит причиной недостаточного комплайенса, поскольку правильный подход вполне обеспечивает достижение последнего - использование словесных и письменных инструкций, уменьшение числа назначаемых медикаментов, предпочтение пролонгированных лекарственных форм и комбинированных препаратов и др.
Возрастные изменения сердечнососудистой системы
Кардиологи прогнозируют, что в течение ближайших 20 лет заболевания сердечно-сосудистой системы будут определять половину всех смертей у пожилых и старых людей. Медицина же в основном ориентирована на болезни среднего возраста. Конечно, истоки многих болезней сердечно-сосудистой системы лежат в подростковом и зрелом возрасте, однако существует ряд нарушений в деятельности сердечно-сосудистой системы, присущих именно пожилому и старческому возрасту.
Если постараться в одной фразе определить сущность изменений в сердечно-сосудистой системе, происходящих в пожилом возрасте и в старости, то ее можно сформулировать так: старость — это снижение приспособительных возможностей сердечно-сосудистой системы, что сопровождается уменьшением устойчивости к действию патогенных факторов. В пожилом и старческом возрасте происходят изменения во всех компонентах сердечно-сосудистой системы. В сосудистом русле человека примерно с 40-летнсго возраста начинается отложение кальция. В это же время прогрессируют атеросклеротические изменения в крупных сосудах. В результате этих процессов аорта и другие крупные сосуды становятся менее эластичными и растяжимыми, или, по-другому, увеличивается ригидность сосудов. Одновременно сосуды расширяются и удлиняются. Изменения в мелких сосудах приводят к снижению их проницаемости и ухудшению питания тканей организма. Сосудистые изменения влекут за собой рост артериального давления. Такая тенденция проявляется с 35 лет. Однако после достижения 75-80 лет рост артериального давления у большинства людей прекращается. У многих лиц старческого возраста и долгожителей артериальное давление приближается к нормальным для лиц среднего возраста значениям. Однако это не свидетельствует о том, что сосудистое русло у них восстановилось. Нарушения проницаемости мелких сосудов (капилляров) сохраняются, и питание тканей остается сниженным.
Существенные изменения в старости происходят и в самом сердце. За 70 лет жизни человека сердце перекачивает 165 млн литров крови. Его сократительная способность зависит, прежде всего, от состояния клеток миокарда. Такие клетки (кардиомиоциты) у зрелых и пожилых людей не делятся, поэтому количество кардиомиоцитов с возрастом снижается, поскольку при их гибели они замещаются соединительной тканью. Однако организм пытается компенсировать потери клеток миокарда увеличением массы (а значит, и силы) каждого миоцита. Естественно, такой процесс небеспределен, и постепенно сократительная способность миокарда снижается.
Ритмичные и последовательные сокращения отделов сердца обеспечиваются специальными клетками проводящей системы сердца. Их еще называют пейсмекерами, т. е. клетками, способными генерировать импульсы, создающие ритм сердца. Количество клеток проводящей системы начинает уменьшаться с 20-летнего возраста, и в старости их число составляет всего 10 % от исходного. Такой процесс, безусловно, создает предпосылки к развитию нарушений ритма сердца в старческом возрасте. Вообще-то частота пульса в старости в покое существенно не увеличивается, но уменьшается его нормальная изменчивость. При прогрессировании возрастных изменений в сердце в ответ на умеренные физические нагрузки или другие стрессы (например, острое инфекционное заболевание, психологический стресс) возникает выраженное учащение работы сердца (тахикардия).
С возрастом страдает и клапанный аппарат сердца, причем изменения в двустворчатом (митральном) клапане и клапане аорты более выражены, чем в клапанах правых камер сердца Створки клапанов в старости теряют свою эластичность, в них может откладываться кальций. В результате митральный клапан не способен полностью перекрывать место перехода левого предсердия в левый желудочек. Развивается митральная недостаточность. Хочется подчеркнуть, что этот порок, сформировавшийся в старости, не связан с ревматическим воспалительным процессом. Изменения в аортальном клапане чаще приводят к сужению выхода из левого желудочка, которому приходится во время сокращения (систолы) преодолевать большее сопротивление. Описанные нарушения сопровождаются перегрузкой левых камер сердца и создают условия для развития сердечной недостаточности и ухудшения питания самой сердечной мышцы через коронарные, или венечные, артерии.
Проблем, связанных с болезнями сердечно-сосудистой системы в пожилом и старческом возрастах, много. Особенностью пожилого и старческого возрастов является сочетанное поражение сердечно-сосудистой системы. У одного больного могут присутствовать в различных сочетаниях и два, и три, и четыре вышеназванных расстройства
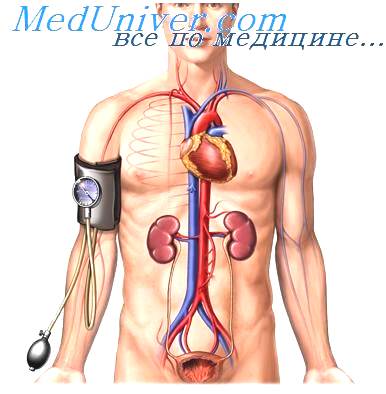
Эпидемиология
В Российской Федерации артериальная гипертензия (АГ) остаётся одной из самых актуальных медицинских проблем. Это связано и с чрезвычайно большой распространенностью заболевания (около 40% взрослого населения), и с малой информированностью пациентов о своем заболевании, и с низким контролем эффективного контроля артериального давления (АД) – только около 4% достигает целевых цифр АД. Однако именно артериальная гипертензия является одним из главных факторов риска, определяющих прогноз и смертность от сердечно-сосудистых заболеваний (ССЗ). По последним данным ВОЗ, Россия по смертности от ишемической болезни сердца (ИБС) и мозговым инсультам занимает одно из первых мест в Европе.
По данным эпидемиологических исследований, в популяции пожилых пациентов АГ встречается более чем у 50% людей, при этом 2/3 – это лица с ИСАГ – это особая форма эссенциальной АГ. Результаты проведенной программы АРГУС («Улучшение выявления, оценки и лечения артериальной гипертонии у пациентов старше 55 лет») свидетельствует о высокой распространенности ИСАГ у пациентов старшей возрастной категории в России, при этом она достоверно чаще встречается у лиц старше 60 лет по сравнению с более молодой возрастной категорией (64 и 36% соответственно). Наличие ИСАГ ассоциируется с возрастанием сердечно-сосудистой смертности в 2-5 раз, частоты инсультов в 2,5 раза, а общей смертности на 51%. Возрастание цифр САД на 10 мм рт ст и выше от цифр САД 140 мм рт ст в возрасте 60 лет приводит к учащению осложнений на 30%. По определению ВОЗ, под ИСАГ принято понимать повышение систолического АД (САД) >140 мм.рт.ст. при нормальном или несколько сниженном диастолическом АД (ДАД) < 90 мм.рт.ст. ИСАГ сопровождается повышением пульсового АД, что является дополнительным фактором риска развития сердечно-сосудистых осложнений.
Этиология артериальной гипертензии в пожилом возрасте требует уточнения. Есть основания полагать, что частично она определяется возрастными изменениями в организме, в том числе сосудов. Хотя, повышение АД не является закономерным следствием старения. В генезе повышения АД имеют значение, как гемодинамические факторы, так и нейрогормональная дисфункция.
Результаты Фремингемского исследования, другие эпидемиологические наблюдения позволяют утверждать, что существуют возрастные изменения артериального давления. Они заключаются в следующем:
повышение САД в возрасте от 5 до 20 лет;
плато САД и пульсового АД в возрасте от 20 до 40 лет;
повышение САД и пульсового АД в возрасте старше 40 лет;
снижение ДАД в возрасте старше 50 лет;
относительное постоянство среднего АД у взрослых.
Такая динамика АД в первую очередь связана с возрастными изменениями в сердечно-сосудистой системе. Как уже отмечено выше, с возрастом эластичность крупных сосудов уменьшается: теряется эластичность волокон стенки артерий с отложением коллагена, эластина, гликозаминогликанов и кальция. Одновременно прогрессируют изменения и в мелких сосудах, питающих различные органы. Все это приводит к потере сосудами способности реагировать на изменение АД в систолу и диастолу. Атеросклероз усугубляет ситуацию, хотя степень его выраженности не коррелирует со степенью повышения АД. Реализация всех этих изменений зависит и от других процессов, проходящих в сердечно-сосудистой системе и в почках, таких как:
снижение чувствительности барорецепторов;
снижение почечного кровотока;
уменьшение количества и чувствительности β 2 – адренорецепторов, опосредующих вазодилатацию;
снижение мозгового кровотока;
снижение кровотока в мышцах;
снижение сердечного выброса;
увеличение массы миокарда левого желудочка и объёма предсердий;
увеличение объёма внеклеточной жидкости;
склероз клубочков почек;
снижение скорости клубочковой фильтрации;
снижение функции канальцевого аппарата;
повышение уровня предсердного натрийуретического пептида;
повышение активности ренина плазмы крови и снижение активности депрессорной кинин-калликреиновой системы.
Старение сосудов сопровождается также потерей способности сосудистого эндотелия продуцировать эндотелийзависимые факторы релаксации. Нельзя исключить и роль генетических факторов. Одним из механизмов развития АГ в пожилом возрасте является нарушение экскреции натрия почками. Установлено, что в популяциях с низким потреблением соли частота развития АГ ниже. Возрастное ухудшение функций почек, снижение выработки натрий–уретических субстанций (простагландин Е2, допамин) также способствуют повышению АД. Кроме того, с возрастом происходит уменьшение активности мембранного транспорта электролитов, что приводит к увеличению содержания ионов натрия внутри клетки, и, как следствие, задержке жидкости. Применительно к гипертонии важную роль играет снижение кровотока в почках. С целью поддержания кровотока почки выбрасывают в кровь вещества, повышающие артериальное давление
Гипертоническая болезнь пожилых лиц весьма коварное страдание, поскольку ее проявления могут быть достаточно скудным и на первых этапах жалобы больных достаточно неспецифичны. Обычно это появление немотивированной слабости, снижение физической активности или работоспособности, чувство тяжести в голове.
Человек может быть привычен к высокому артериальному давлению. Иногда приходиться встречаться с пациентами, хорошо чувствующими себя при давлении 190-200\100-120 мм рт.ст. Даже появился термин - рабочее давление. Такие пациенты хуже чувствуют себя при снижении давления, их работоспособность оптимальна при повышенном его уровне. Однако, доказано в специальных, тщательно выполненных исследованиях, что риск смерти от сосудистых катастроф - инфаркта миокарда, инсульта, у таких пациентов во много раз выше, чем у людей с нормальным давлением, у них быстрее и чаще развивается сердечная недостаточность.
У половины больных наблюдаются головные боли различной локализации, давящие, тупые или пульсирующие, жгучие. Боли усиливаются при повышении АД, физическом или умственном напряжении, уменьшаются спонтанно или при снижении АД.
При измерениях артериального давления в основном отмечается повышение верхнего (систолического) давления.
У ряда пациентов головные боли могут усиливаться при резком или даже плавном снижении АД. Связано это со сдвигом ауторегуляции мозгового кровотока к более высоким значениям при длительной АГ, поэтому при снижении АД происходит ухудшение церебрального кровоснабжения. При развитии гипертонической болезни ускоряется прогрессирование изменений атеросклеротического характера в сосудах головного мозга. В результате развития хронической недостаточности мозгового кровообращения появляются новые жалобы. Они включают неустойчивость настроения, ухудшение памяти, шум в голове и головокружения. Нередко возникают нарушения сна.
У большинства больных отмечаются боли в области сердца по типу стенокардии. Наблюдаются боли, возникающие при подъёме АД, имеющие как ангинозную, так и не ангинозную природу. Длительные ноющие боли и чувство жжения в грудной клетке медленно ослабевают по мере снижения АД. Причинами таких болей являются чрезмерное растяжение стенок аорты (аорталгия), стимуляция механорецепторов миокарда левого желудочка и, возможно, ишемия субэндокардиального слоя. У части пациентов имеются симптомы, связанные с недостаточностью кровообращения, в первую очередь одышка.
Особо следует подчеркнуть трудности, с которыми сталкивается врач при диагностике АГ у пожилых людей. Эпизодические кратковременные повышения АД выше 160/95 мм рт ст могут наблюдаться у практически здоровых людей пожилого и старческого возраста. Причинами этого могут служить эмоциональные и физические перенапряжения. В этом случае необходимы повторные измерения.
Артериальное давление подвержено колебаниям, связанным с физической нагрузкой, волнением, переживаниями. Поэтому артериальное давление измеряют утром, либо у лежащего в постели, либо у сидящего около стола пациента. Перед измерением давления необходимо дать человеку успокоиться не менее чем в течение 10 минут. Измерять АД нужно дважды с промежутком между измерениями в 10 минут. Только тогда можно быть уверенным, что давление измерено правильно.
Если диагноз артериальной гипертонии ранее не был установлен, то нужно провести измерения АД в течение 3-х дней. Если при большинстве измерений оно будет превышать норму, то можно говорить о гипертонии. О гипертонии говорят и в том случае, если у человека произошел гипертонический криз. Весь спектр симптомов АГ проявляется при гипертоническом кризе (ГК), - повышение артериального давления, сопровождающееся головной болью, дрожью в теле, болями в области сердца, головокружением, тошнотой и т.д. Развитию ГК способствует активизация нейрогуморальных факторов, которые вызывают увеличение сердечного выброса и повышают общее периферическое сосудистое сопротивление. В условиях «жёсткой» аорты даже небольшое повышение сердечного выброса ведет к повышению пульсового давления, отраженной волны и росту АД. ГК у пожилых больных, как правило, эмоционально мало окрашены, часто отсутствует бурное начало, симптомы развиваются постепенно, в течение нескольких часов. Реже наблюдаются характерные вегетативные симптомы. Объясняется это возрастным снижением реактивности вегетативной нервной системы. Часто ГК у людей пожилого возраста сопровождаются левожелудочковой недостаточностью или расстройством мозгового кровообращения.
Необходимо исключить так называемую псевдогипертензию, обусловленную ригидностью стенки плечевой артерии и окружающих тканей. Псевдогипертензия характеризуется повышением давления в измерительной манжете, тогда как внутриартериальное давление значительно ниже и может быть в пределах нормы. Для выявления псевдогипертензии предложен тест Ослера: в измерительной манжете создается давление выше систолического, и тщательно пальпируются плечевая и радиальная артерии. Если одна из артерий продолжает отчетливо определяться, несмотря на отсутствие пульсации, тест Ослера считается положительным. Разница между манжеточным и внутриартериальным давлением может достигать 10 – 54 мм рт ст, распространенность положительного теста Ослера возрастает с 2% в группе до 70 лет, до 5% для 70-80 летних и 26% для лиц старше 80 лет.
В пожилом возрасте часто наблюдаются нарушения суточного ритма АД – по различным данным, от 75 до 85%, при этом преобладают пациенты с недостаточным снижением АД в ночное время или с ночной гипертензией. Для пожилых людей характерна высокая вариабельность АД. Поражение органов-мишеней увеличивается с ростом вариабельности и средненочных показателей АД независимо от среднедневного АД. Для выявления нарушений суточного ритма показано суточное мониторирование.
Гипертоническая болезнь в пожилом возрасте не только ухудшает качество жизни больного, но может осложняться и так называемыми тромбоэмболиями. Наиболее часто происходит закупорка артерий легких, сосудов головного мозга и коронарных артерий. Такие катастрофы имеют очень серьезное значение, поскольку сопровождаются инсультами, инфарктами миокарда, инфарктными пневмониями, трудно поддающимися лечению. Достаточно длительное время в специальной медицинской литературе обсуждалась проблема: лечить или не лечить гипертоническую болезнь пожилого возраста. При этом больные с изолированным повышением АД не лечились. Ведь она в определенной мере является компенсаторной и способствует более активному кровоснабжению органов и тканей организма. Более того, переоценивался риск снижения АД в плане усугубления ишемии миокарда и мозговой ткани. Однако в последние годы были получены убедительные данные, которые подтвердили важность поддерживающего лечения гипертонической болезни у пожилых и старых людей. Так, гипотензивная терапия уменьшает частоту инсультов на 40 %, а частоту сердечно-сосудистых катастроф и инфарктов миокарда — на 15-30%.
Лечение АГ у пациентов следует начинать с немедикаментозных мер, прежде всего, ограничения приема соли до 5-6 г в сутки и снижения массы тела (при её избытке). Изменение образа жизни должно включать также физические нагрузки (напр. ежедневная ходьба 20-30 мин), ограничение (до 20 мл чистого этанола ежедневно для мужчин и ½ этого количества для женщин) или исключение алкоголя. Обязательным считается исключение курения, ограничение животных жиров в пище, различные виды релаксации до 6-7 раз в день.
Медикаментозное лечение гипертонической болезни в пожилом и старческом возрасте имеет ряд особенностей. Необходимо помнить, что приспособительные возможности пожилых людей существенно снижены. Любое лекарство создает новую ситуацию в организме, к которой нужно приспособиться. Большинство препаратов, снижающих артериальное давление, подвергается изменениям в печени (метаболизируется) и частично выводится почками. Оба эти процесса в старости замедлены. Поэтому суточные дозировки гипотензивных препаратов в пожилом возрасте следует снижать. У больных старше 75 лет суточная доза препаратов обычно составляет половину от дозировок для лиц среднего возраста. При назначении гипотензивных препаратов пожилым людям следует придерживаться следующих рекомендаций:
начальные дозы антигипертензивных препаратов должны быть вдвое меньше, чем у пациентов молодого и среднего возраста
необходимо медленно подбирать дозу с обязательным контролем АД в положении стоя и после еды
снижать АД в начале лечения нужно только постепенно, не более чем на 30% от исходного, чтобы не вызвать или не усугубить мозговую и почечную недостаточность
регулярно контролировать функцию почек, электролитный и углеводный обмен
необходим простой режим приема препаратов
индивидуальный подбор с учетом полиморбидности
целевой уровень АД у пожилых пациентов 140/90 мм рт ст, однако в случаях длительно нелеченной, высокой АГ достаточно снижение САД до 160 мм рт ст. По мнению экспертов Национального комитета по выявлению, оценке и лечению гипертонии, САД в пожилом возрасте нужно снижать на 20 мм рт ст, если оно исходно находилось в пределах 160-180 мм рт ст, и до уровня менее 160 мм рт ст, если же исходное САД превышало 180 мм рт ст. АД следует снижать не менее чем на 10-15% и не более чем на 30% от исходного
необходимо следить и за уровнем ДАД, т.к. снижение уровня ДАД менее 60 мм рт ст, ассоциируется с высоким риском сердечно-сосудистых осложнений
следить за регулярностью приема медикаментов, т.к. некоторые пациенты прекращают регулярный прием лекарств после улучшения самочувствия.
Лечение артериальной гипертонии должно быть постоянным. Нельзя лечить гипертонию от случая к случаю, когда повышается давление. В настоящее время в России используется семь групп антигипертензивных препаратов: диуретики (арифон, верошпирон, гипотиазид), β-адреноблокаторы (эгилок, атенолол, небилет), блокаторы кальциевых каналов (верапамил, амлодипин, нифедипин), ингибиторы АПФ (моноприл, престариум, эналаприл), блокаторы рецепторов ангиотензина II, α-блокаторы и агонисты имидазолиновых рецепторов. Препараты назначаются в дозе, которая обеспечивает снижение артериального давления до нормальных цифр. Давление измеряется ежедневно, желательно ведение дневника давления. В последнее время получает все большее распространение суточное мониторирование давления, с помощью этого метода измеряются суточные колебания давления и можно подобрать более адекватное, индивидуализированное время приема гипотензивных лекарств.
После достижение стойко нормальных цифр артериального давления можно осторожно уменьшить дозу препарата, постоянно, ежедневно контролируя уровень давления. Отменять гипотензивные препараты совсем не целесообразно.
Роль медсестры в уходе и лечении пациента с гипертонической болезнью
Работа со старыми людьми во всех странах считается одной из самых тяжелых во всех отношениях: велико разочарование лиц, обеспечивающих уход за ними; чтобы его избежать, необходимы высокая профессиональная подготовка, понимание и знание психологических особенностей пожилого и старческого возраста. Медицинским работникам нужно с самого начала готовиться к тому, что в их работе благодарностей будет значительно меньше, чем подозрительности, необоснованных обвинений, а нередко и незаслуженных оскорблений. Медицинские работники должны быть подготовлены к тому, чтобы быть терпеливыми и заботливыми к любому, даже очень капризному и надоедливому старому человеку.
Нельзя воспринимать старого человека изолированно, вне его жизненного пути. Напротив, то, что он представляет собой сейчас, есть отражение многоаспектного и многослойного становления личности. Биография каждого старого человека представляет собой отражение удавшейся или неудавшейся судьбы, возможно, разломанной или порушенной жизни.
Самое главное - каждый старый человек есть личность и как личность имеет самоценное значение. Личность - сердцевина человеческого бытия, его чувств, переживаний и действий. Личность определяет и поведение человека в процессе старения. Каждый человек уникален в своем “Я” и никак не может быть подменен другим человеком, и в таком виде иного человека не существует.
Медицинская сестра должна быть терпима по отношению к своим пациентам, в первую очередь ей нужно стараться установить психологический контакт с пожилым человеком. Только в этом случае она будет уверена, что её рекомендации и советы будут выполнены.
В задачу медсестры входят:
наблюдение за динамикой состояния больного,
соблюдение им диеты и режима,
правильностью приема лекарств.
особое внимание необходимо уделять пациентам, которые заболели впервые, мало знают о своем заболевании, не имеет опыта оценки своего состояния – в этой ситуации роль медицинской сестры может быть неоценимой. Она может помочь пациенту адекватно оценить симптомы болезни, особенности действия препаратов, их побочные эффекты. Может предостеречь о ненужной активности пациентов во время обострения болезни.
Очень важными компонентами сестринского вмешательства являются:
обучение пациента самоконтролю за своим состоянием и оказанию самопомощи при его ухудшении
члены семьи больного обучаются медсестрой приемам и правилам ухода
выполнению несложных медицинских манипуляций
оказанию доврачебной помощи при ухудшении состояния
Проблемы пациентов с гипертонической болезнью
Осведомленность о наличии повышенного АД
Знание факторов, способствующих повышению АД
Знание осложнений, к которым приводит артериальная гипертензия (гипертонический криз, инсульт, острый инфаркт миокарда)
Головные боли
Раздражительность, тревожные состояния
Нарушения сна
Снижение зрения
Необходимость соблюдения режима быта, труда, питания
Необходимость постоянного приема лекарственных препаратов;
При работе с пациентом, страдающим артериальной гипертензией медсестра должна убедить пациента в успехе проводимого лечения при соблюдении рекомендаций врача.
Действия сестры в связи с уходом за больными с гипертонической болезнью
Обучение пациентов методам расслабления для снятия напряжения и тревоги.
Проведение бесед:
а) о значении соблюдения режима труда и отдыха, пищевого режима;
б) о влиянии курения и приема алкоголя на уровень АД
в) о значении систематического приема лекарств и периодического посещения врача;
г) о принципах диетотерапии при артериальной гипертензии
Обучение пациентов и членов их семей:
а) определению частоты пульса и измерению АД
б) распознаванию первых признаков гипертонического криза;
в) оказанию первой доврачебной помощи при гипертоническом кризе
Контроль за питанием и передачами родственников
Контроль массы тела пациента и его диуреза
Формирование у пациентов навыков и умений по снижению неблагоприятного влияния на здоровье поведенческих факторов риска (рациональное питание, двигательная активность, управление стрессом, отказ от вредных привычек).
Раздача лекарств пациентам, объяснение правил приема и контроль за регулярностью приема: этот пункт требует повышенного внимания, так как проявления гипертонической болезни у пожилых людей скудны, они склонны прекращать регулярное лечение (срабатывает знаменитое российское авось). В таком случае лучше снабдить пациента и его родственников простой и ясной инструкцией, когда и что принимать.
Подготовка больных к обследованию (анализы мочи, крови, ЭКГ. ФКГ и пр.)
Контроль за соблюдением пациентами двигательного режима
При нарушении мозгового кровообращения, приступе сердечной астмы уход осуществляется как за тяжелым больным, вынужденным соблюдать строгий постельный режим.
| Тактика медицинской сестры и близких больного пригипертоническом кризе | |
| 1 | Обеспечить пациенту полный физический и психический покой |
| 2 | Измерить артериальное давление |
| 3 | Вызвать врача |
| 4 | Применять отвлекающие средства – горчичники на воротниковуюзону, горячие ножные ванны |
| 5 | Принять пациенту тот препарат, который всегда помогал снизить артериальное давление |
| 6 | Пиявки на сосцевидные отростки (в стационаре) |
| 7 | Выполнение назначений врача |
В период обострения больные нуждаются в стационарном лечении, а после выписке из стационара – в динамическом наблюдении, постоянной поддерживающей терапии.
Принципы реабилитации пациентов с аг пожилого возраста
Двигательная активность. Важно дать понять пациенту, что старость это не болезнь, что даже в преклонном возрасте можно заниматься активными физическими движениями. Врач подбирает индивидуальную нагрузку для лечебной физкультуры, медсестра же проводит занятия ЛФК, во время которых обязательно следит за самочувствием пациента. Это могут быть самые простые упражнения (наклоны туловища, повороты, движения рук и т.п.), дыхательная гимнастика. Занятия не обязательно проводить в тренажерном зале. При внимательном, доброжелательном отношении пожилой человек с удовольствием посещает занятия ЛФК, т.к. он чувствует
прилив сил и сознание своей способности противостоять болезни. При выписке из стационара занятия не стоит прекращать. Рекомендуется больше времени проводить на свежем воздухе. Ежедневные пешие прогулки способствуют улучшению настроения, снижают риск депрессивных состояний, препятствуют рецидивам гипертонического криза.
Занятия в тренажерном зале
Если нет противопоказаний, пациентам с гипертонической болезнью назначают и другие виды физиотерапии –
Электролечение – электросон, аэроионизация
Теплолечение — грязелечение; сауна;
Водолечение — ванны общие (пресные, хвойные, лекарственные, кислородные, йодобромные); ванны местные (ручные, ножные, сидячие); души (дождевой, циркулярный, веерный, душ-массаж); обтирания, обливания;
Климатолечение — воздушные ванны, купания, про