Диференційний підхід до комплексного лікування та профілактики запальних захворювань шийки матки у ВІЛ-інфікованих жінок
МІНІСТЕРСТВО ОХОРОНИ ЗДОРОВЯ
ОДЕСЬКИЙ ДЕРЖАВНИЙ МЕДИЧНИЙ УНІВЕРСИТЕТ
ПОПОВА ТЕТЯНА ВОЛОДИМИРІВНА
УДК 618.146:616.98:578.828
Диференційний підхід до комплексного лікування та профілактики запальних захворювань шийки матки у ВІЛ – інфікованих жінок
14.01.01 – акушерство та гінекологія
АВТОРЕФЕРАТ
дисертації на здобуття наукового ступеня
кандидата медичних наук
Одеса – 2008
Дисертацією є рукопис
Робота виконана в Одеському державному медичному університеті
Міністерства охорони здоров’я України
Науковий керівник: академік АМН України, доктор медичних наук,
професор Запорожан Валерій Миколайович,
Одеський державний медичний університет,
завідувач кафедри акушерства та гінекології №1
Офіційні опоненти: членкореспондент АМН України, доктор медичних наук, професор Маркін Леонід Борисович,
Львівський національний медичний університет
імені Данили Галицького МОЗ України, завідувач
кафедри акушерства та гінекології №2
доктор медичних наук, професор
Андрієвський Олександр Георгійович,
Одеський обласний медичний центр МОЗ України,
завідувач відділу гінекології
Захист відбудеться “ 11 ” червня 2008 р. о 14. 00. годині на засіданні спеціалізованої вченої ради Д 41. 600.02 при Одеському державному медичному університеті МОЗ України (65082 м.Одеса, пров.Валіховський, 2).
З дисертацією можна ознайомитись у бібліотеці Одеського державного медичного університету МОЗ України (65082 м.Одеса, пров.Валіховський, 3).
Автореферат розісланий “ 8 ” травня 2008 року.
Вчений секретар
спеціалізованої вченої ради
к.мед.н., доцент Стоєва Т. В.
ЗАГАЛЬНА ХАРАКТЕРИСТИКА РОБОТИ
Актуальність теми. Епідемія ВІЛ/СНІДУ, яка розпочалась 25 років назад, продовжує розповсюджуватись, та ні в одній країні не вдалося досягнути повного контролю над цією інфекцією. За даними ВООЗ, ЮНЕЙДС, на кінець 2006 року інфікувались вірусом імунодефіциту людини (ВІЛ) 4,9 мільйонів чоловік, серед них 2 млн. жінок та 800 000 дітей. Кількість людей, які живуть із ВІЛ /СНІДом на початок 2006 року досягла 38,6 мільйонів, серед яких 18,7 млн. жінок і 3 млн. дітей. Більше 25 млн. людей померли за цей період від СНІДу. Так, з 3 млн. випадків смерті від СНІДу в 2001 році 1,1 млн. були жінки фертильного віку. Серед ВІЛ-інфікованих людей старше 15 років жінки складають від 43% до 52%. Багаторічний безсимптомний перебіг захворювання сприяє непомітному розповсюдженню ВІЛ – інфекції на протязі тривалого часу. Вірус імунодефіциту людини (ВІЛ) вражає перед усім молоде покоління, що ставить під загрозу національну безпеку кожної країни. Більше 50% нових випадків ВІЛ у світі приходиться на вікову групу 15 – 24 роки, більш ніж 6 тисяч молодих людей інфікуються щоденно. Актуальність проблеми ВІЛ – інфекції у жінок репродуктивного віку зростає, враховуючи швидке збільшення числа ВІЛ – інфікованих серед цієї категорії населення України.
Серед чинників, що негативно впливають на стан репродуктивного здоров’я, вагоме значення мають запальні захворювання статевих шляхів, у більшості випадків викликані інфекціями, що передаються статевим шляхом (ІПСШ). Поширеність ІПСШ створює сприятливі умови для поширення ВІЛ-інфекції. Запальні захворювання органів репродуктивної системи несуть серйозну медичну, соціальну та демографічну небезпеку, їм належить головне місце серед причин порушення генеративної функції (Степанківська Г.К. і співавт., 1998; Венцківський Б.М. і співавт., 1999). Частота запальних захворювань статевих органів, які є найчастішою причиною безплідності, ектопічної вагітності, невиношування вагітності, перинатальної патології, незважаючи на значні досягнення у цій сфері медичної науки та практики, не має тенденції до зниження (Жилка Н. і співавт., 2001).
Розвиток запальних захворювань статевих органів відбувається на фоні порушення балансу мікрофлори піхви та цервікального каналу, що є наслідком дисбалансу захисних сил організму жінки. Відомо, що на фоні імунодефіциту, ВІЛ – інфіковані жінки частіші хворіють гінекологічними захворюваннями, ніж ВІЛ – негативні жінки. Так, Minkoff та співавтори (2002) виявили, що у 46,9% із 262 ВІЛ – інфікованих жінок, які проходили гінекологічне обстеження було діагностовано, більше одного гінекологічного захворювання. Інші дослідження проведені серед жінок, які проходили лікування в клініці для ВІЛ – інфікованих, показали, що у 83% жінок була діагностована супутня гінекологічна патологія (Frankel, 1997). У ряді досліджень показано, що у обстежених жінок може діагностуватися гінекологічна патологія, яка не зв’язана з серологічним статусом ВІЛ – інфікованої жінки, але є такі захворювання, розвитку яких сприяє ВІЛ – інфекція та пов’язана з нею імуносупресія. Також є група гінекологічних хвороб, яка має спільний епідеміологічний зв’язок з ВІЛ – інфекцією через спільні фактори ризику, такі як, небезпечна статева поведінка та вживання наркотичних речовин.
Проблеми ВІЛ – інфекції в сучасній гінекології залишаються невирішеними. Не розкриті механізми вірусної дії щодо виникнення захворювань шийки матки. Необхідною є оцінка гінекологічних захворювань, розвиток котрих зумовлює ВІЛ – інфекція та пов’язана з неї імуносупресія, а також гінекологічних хвороб, які мають спільний епідеміологічний зв’язок.
Відомо, що великий відсоток ВІЛ-інфікованих жінок мають захворювання шийки матки. При ВІЛ-інфекції кількість клітин Лангерганса в шийці матки зменшується та змінюється співвідношення CD4+/CD8+ лімфоцитів (Spinillo A., Tenti P., 2001). Особливо впливає на стан клітин Лангерганса папіломавірус людини, що погіршує їх локальний імунітет. Цервікальна дисплазія зустрічається у 15-40% ВІЛ-інфікованих жінок (Minkoff H.I, 2002). Інвазивна цервікальна карцинома відноситься до СНІД- асоційованих хвороб. Так, ВІЛ-інфіковані жінки у віці до 50 років у 19% випадків мали цервікальний рак.
Таким чином, ВІЛ-інфіковані жінки мають високий рівень запальних захворювань органів малого тазу, кандидозу, герпетичної та папіломавірусної інфекції, цервікальної дисплазії, інвазивної цервікальної карциноми. Наведене вище потрібно враховувати при обстеженні та нагляді за ВІЛ-інфікованими жінками.
Фонові запальні патологічні процеси шийки матки відносяться до факультативних передракових процесів, вони складають 15% всієї гінекологічної патології (Русакевич П.С., 2000). Несвоєчасна діагностика та неефективне лікування таких хворих призводить до трансформації патологічно змінених тканин в передракові та пухлинні процеси. Тому, пацієнтки з запальними захворюваннями органів репродуктивної системи та фоновими патологічними процесами шийки матки складають значну частину гінекологічних хворих (Коханевич Є.В. і співавт., 2000). Враховуюче той факт, що ВІЛ переважно інфікуються жінки репродуктивного віку, зростання частоти запальних захворювань шийки матки, призведе до збільшення захворюваності, розвитку онкологічних процесів та смертності серед жіночого населення репродуктивного віку, що обумовлює необхідність наукових досліджень у даному напрямку.
Таким чином, вивчення частоти запальних захворювань шийки матки у ВІЛ – інфікованих жінок дозволить оптимізувати методи їх лікування, знизити рівень захворювань шийки матки, а також попередити розвиток неопластичних процесів в цієї когорти жінок.
Зв’язок роботи з науковими планами, програмами, темами. Обраний напрямок дослідження пов’язано з планом науково – дослідницьких тем Одеського державного медичного університету “Патогенетичні механізми розвитку захворювань репродуктивної системи за умови дії агресивних факторів середовища та шляхи їх корекції” (№ держреєстрації 0199U004346).
Мета дослідження. Підвищення ефективності лікування запальних захворювань шийки матки та профілактика їх розвитку у ВІЛ – інфікованих жінок на різних стадіях ВІЛ-хвороби.
Задачі дослідження:
1. Визначити фактори ризику та перебіг запальних захворювань шийки матки у ВІЛ – інфікованих жінок.
2. Вивчити стан мікрофлори піхви та цервікального каналу при запальних захворюваннях шийки матки.
3. Оцінити стан імунної системи ВІЛ – інфікованих жінок при запальних захворюваннях шийки матки.
4. Розробити схему комплексного лікування та профілактики запальних захворювань шийки матки у ВІЛ – інфікованих жінок з призначенням високоефективної антиретровірусної терапії, системного та місцевого етіопатогенетичного лікування та оцінити її ефективність.
Об’єкт дослідження: запальні захворювання шийки матки у ВІЛ-інфікованих жінок.
Предмет дослідження: частота запальних захворювань шийки матки, мікробіоценоз піхви та цервікального каналу, імунний статус ВІЛ-інфікованих жінок.
Методи дослідження: загальноклінічні, бактеріологічні, вірусологічні, морфологічні, імунологічні, молекулярно-біологічні, статистичні.
Наукова новизна отриманих даних. Вперше на основі комплексного обстеження було проведено порівняльний аналіз факторів ризику виникнення запальних захворювань шийки матки у ВІЛ-інфікованих жінок. Вперше дана порівняльна характеристика перебігу запальних захворювань шийки матки у ВІЛ – інфікованих жінок залежно від стадії ВІЛ – хвороби. Вперше був вивчений мікробіоценоз піхви та цервікального каналу у ВІЛ-інфікованих жінок при запальних захворюваннях шийки матки. У результаті дослідження сформовано концепцію патогенетичного підходу до комплексних схем лікування запальних захворювань шийки матки, а також проведена оцінка їх ефективності залежно від стадії ВІЛ – хвороби та складу мікрофлори піхви.
Практичне значення одержаних результатів: доведена необхідність дослідження мікробіценозу піхви та цервікального каналу у ВІЛ – інфікованих жінок для профілактики виникнення запальних захворювань шийки матки. Розроблений диференційний підхід до лікування захворювань шийки матки у ВІЛ – інфікованих жінок залежно від стадії ВІЛ – хвороби. Запропонований метод комплексного лікування запальних захворювань шийки матки у ВІЛ - інфікованих жінок, залежно від стадії ВІЛ – хвороби, який включає корекцію порушення мікробіоценозу піхви, системної та локальної дії, а також корекцію імунної системи при прогресуванні ВІЛ – хвороби.
Впровадження результатів дослідження. Результати роботи впроваджені в обласному центрі планування сім’ї, жіночих консультаціях м. Одеси та Одеської області, обласному СНІД-центрі.
Особистий внесок здобувача. Особистий внесок здобувача полягає в проведенні інформаційного патентного пошуку, розробки карти ведення ВІЛ – інфікованої жінки. Нагляд та лікування всіх хворих на протязі даного дослідження. Здобувачу належить розробка комплексних методів лікування, статистична обробка отриманих результатів, інтерпретація одержаних даних, оформлення матеріалів для публікації, а також формулювання основних положень і висновків дисертації.
Апробація результатів дисертації. Основні положення дисертації були представлені на науково – практичній конференції “Актуальні питання патології шийки матки” (Тернопіль, 2003), на науково – практичних конференціях асоціації акушерів-гінекологів Одеської області (2004 – 2005).
Публікації. За матеріалами дисертації опубліковано 6 наукових робіт, із них 5 – у виданнях, затверджених ВАК України.
Структура і обсяг дисертації. Основний текст дисертаційної роботи викладений на 133 сторінках машинописного тексту, ілюстрований 20 таблицями і 13 рисунками. Дисертація складається із вступу, огляду літератури, матеріалів та методів дослідження, трьох розділів власних досліджень, аналізу та обговорення результатів дослідження, висновків, практичних рекомендацій. Список використаних джерел налічує 204 роботи вітчизняних та зарубіжних авторів.
ОСНОВНИЙ ЗМІСТ РОБОТИ
Матеріали та методи дослідження. Всі обстеженні нами ВІЛ - інфіковані жінки спостерігались в Одеському обласному центрі планування сім’ї та сателітній клініці протягом 2002 – 2007 років. Було обстежено 128 жінок, серед них 98 ВІЛ – інфікованих. Основну групу складали 68 ВІЛ – інфікованих жінок з запальними захворюваннями шийки матки (ЗЗШМ), у яких кількість СД4+ лімфоцитів була менше 0,4 х109 /л. Групу порівняння склали 30 ВІЛ – інфікованих жінок без захворювань шийки матки з кількістю СД4+лімфоцитів більше 0,5 х109 /л. До контрольної групи увійшли 30 ВІЛ – негативних, практично здорових жінок.
При обстеженні ВІЛ – інфікованих жінок особливу увагу звертали на загальний анамнез, тривалість ВІЛ – хвороби, стадію захворювання, шлях інфікування, ВІЛ – статус партнера, наявність опортуністичних інфекцій, прийом антиретровірусної терапії.
При обстеженні жінок для діагностики патології шийки матки проводили огляд шийки матки у дзеркалах, цитологічне дослідження, кольпоскопічне, бімануальне піхвове дослідження. При необхідності проводилось цілеспрямоване морфологічне дослідження біопсійного матеріалу.
Ультразвукове дослідження (УЗД) органів малого тазу виконували на апараті “Siemens – SL – 250” (Німеччина), який працює в реальному масштабі часу з використанням датчика із частотою коливань 3,5 мГц. Проводили бактеріоскопічне вивчення чистоти піхвових мазків у нативному та пофарбованому мазку по Граму. При бактеріологічному дослідженні піхвових виділень використовувались транспортні мікробіологічні системи (виробництва італійської компанії “ Copan Italia S. p. A.”. Такі транспортні середовища затримують розмножування мікроорганізмів, в яких останні зберігаються до 24 годин. Для оцінки стану мікробіоценозу статевих шляхів підраховували кількість мікробних тіл, або колоній утворюючих одиниць (КУО) в 1 мл виділень. Підрахунок та виведення кількості концентрації мікробів колоній утворюючих одиниць в 1 мл проводили за таблицею (приказ МЗ СССР № 535 от 22.04.1985г.“Об унификации микробиологических, бактериологических методов исследования, применяемых в клинико- диагностических лабораториях лечебно – профилактических учереждениях”. Для оцінки біоценозу піхви у жінок використовували класифікацію, запропонованою Кіра Е.Ф. Цитологічне дослідження проводили за допомогою мазка по Папаніколау. При проведенні кольпоскопії оцінювали колір, стан судинного малюнку, поверхню та рівень багатошарового плоского епітелію, локалізацію та характер границь епітелію, наявність та форму залоз, тип епітелію.
Згідно з Наказом МОЗ № 120 від 25.05.2000 року клінічний діагноз ВІЛ – інфекції встановлювався на підставі виявлення антитіл до ВІЛ при лабораторному обстеженні (ІФА, імунний блот), з урахуванням відповідних епідеміологічних та клінічних даних. Імунологічне дослідження проводили методом проточної цитометрії на системі FACSCount виробництва Becton Dickinson, з набором реагентів для підрахунку кількості CD3, CD4, CD8 –T лімфоцитів в крові без лізису.
Основне лікування полягало у застосуванні системної антибактеріальної терапії, залежно від наявного збудника інфекції протягом 7 – 14 днів, місцевого лікування з застосування препаратів з хлоргексидином, для відновлення мікрофлори призначали свічки “Вагілак”. Жінкам першої підгрупи основної групи (1підгрупа ОГ), крім комплексного лікування, призначалась високоефективна антиретровірусна терапія трьома або чотирма препаратами. Повторний другий курс лікування проводився однаково для обох підгруп ВІЛ-інфікованих жінок які мали симптоми запальних захворювань шийки матки та патологічну мікрофлору. Комплексне лікування включало антибактеріальну терапію з урахуванням чутливості до виділеної мікрофлори та додаткове призначення препарату “Протефлазид”.
Для підрахунку результатів дослідження використовували метод варіаційної статистики та непараметричні методи. Статистичну обробку одержаних кількісних та якісних ознак проводили на персональному комп’ютері РС Pentium 4 CPU 2.4 MHz (256 Mb RAM) в електронних таблицях Microsoft Excel для Windows-2000.
РЕЗУЛЬТАТИ ДОСЛІДЖЕННЯ ТА ЇХ ОБГОВОРЕННЯ
Середній вік обстежених жінок склав 25,0 ± 1,6 років в основній групі, 24,0 ± 2,2 у групі порівняння та 25,0 ± 1,7 в контрольній групі. Серед обстежених жінок переважав статевий шлях ВІЛ-інфікування в обох групах - 55 (56,1%), в основній групі - 54,4%, у групі порівняння - 60,0%. Парентеральний шлях інфікування був у 37,7% відповідно, - 27 (39,7%) жінок основної групи та 10 (33,3%) групи порівняння. У 6,2% жінок шлях інфікування був невизначений. Наведені дані свідчать про сучасну тенденцію відносно збільшення статевого шляху інфікування та зростання поширення ВІЛ-інфекції в загальній популяції населення. Більшість обстежених жінок 103 (86%) - були мешканками міста, та лише 17 (14,1%) були мешканками села, що підтверджує факт урбанізації, як фактор епідеміологічного розповсюдження ВІЛ – інфекції.
Найбільша частина обстежених 54,0 % мали середню спеціальну та 33,0% вищу освіту. І лише 13,0 % жінок мали повну середню освіту. Серед ВІЛ – інфікованих у зареєстрованому шлюбі було 35,7 % жінок, в незареєстрованому шлюбі - 45,9% та 18,3% жінок були самотні. Ранній початок статевого життя (до 15 років) був у 15,7% жінок в основній групі, що є вагомим фактором ризику захворювань шийки матки, а також інфікування ВІЛ та іншими ІПСШ (величина відносного ризику (ВР) = 1,68). Так, 83,6% обстежених ВІЛ – інфікованих жінок мали більше 5 статевих партнерів і тільки 64,2% із них були проінформовані про їх ВІЛ статус (ВР виникнення ЗЗШМ = 1,5). В той же час, 35,7% не мали не якої інформації про ВІЛ-статус свого партнера. Використовували презерватив при статевому акті всього 6,1% пар. Це, на наш погляд, є переконливим підтвердженням низької інформованості населення про існуючі методи контрацепції та необхідність захисту від захворювань, що передаються статевим шляхом в групах ризику, та недостатню діяльність служб планування сім’ї.
Більшість жінок основної групи 31 (45,5%) не використовували ніяких методів контрацепції. Тільки 2,9% жінок цієї групи використовували презерватив, як метод контрацепції та як захист від ІПСШ. Величина відносного ризику у разі невикористання бар’єрних методів контрацепції для виникнення ЗЗШМ дорівнює 1,1. У групі порівняння 13 (43,3%) жінок не запобігали вагітності та не захищались від ІПСШ, 7 (23,3%) застосовували ВМК, 4 (13,4%) приймали комбіновані оральні контрацептиви, 4 (13,4%) використовували презерватив. Наведені дані свідчать, що жінки групи порівняння також являються групою ризику розповсюдження ВІЛ – інфекції та ІПСШ. Тобто, ранній початок статевого життя, численні статеві партнери, невідомий ВІЛ-статус партнера, невикористання бар’єрних методів контрацепції, є факторами ризику інфікування ВІЛ – інфекцією та виникнення запальних захворювань шийки матки.
Важливе значення має тривалість ВІЛ-хвороби у спектрі виникнення запальних захворювань та її ускладнень. Серед обстежених тривалість ВІЛ – хвороби більше 5 років була у 32 (47,0%) жінок основної групи, що в 14 разів більше, ніж у групі порівняння (3,3%). Тривалість ВІЛ – хвороби до 2 – х років вірогідно частіше зустрічалась в групі порівняння (без запальних змін шийки матки) - 25 (83,3%) жінок. Таким чином, при прогресуванні ВІЛ-хвороби та розвитку імунодефіциту, зростає частота запальних захворювань, у тому числі шийки матки (ВР при тривалості ВІЛ-хвороби більше 5 років =1,7).
У ВІЛ-інфікованих жінок основної групи в анамнезі спостерігались порушення менструального циклу, які проявлялись в аменореї та дисфункціональних маткових кровотечах. При ВІЛ – інфекції, це може бути обумовлено змішаними причинами, як зниженням ваги тіла при прогресуванні ВІЛ - хвороби, виснаження організму внаслідок хронічних інфекцій, вживанням наркотиків.
При вивченні гінекологічного анамнезу обстежених жінок, було знайдено, що 64 (94,0%) жінок основної групи, та 24 (80%) групи порівняння мали запальні захворювання органів малого тазу, що в 13 разів частіше у порівнянні з контрольною групою (6,7%).
Запальні захворювання у ВІЛ – інфікованих жінок мали більш тяжкі клінічні прояви, частіше спостерігались тубооваріальні абсцеси та септичні ускладнення.

Рис. 1 Частота гінекологічних захворювань у ВІЛ-інфікованих жінок
Клінічні прояви запальних захворювань у ВІЛ – інфікованих жінок мали нетипову клінічну картину, рецидивуючий перебіг, тривалий термін лікування . Загальна частота перенесених гінекологічних захворювань висока в обох групах ВІЛ-інфікованих жінок, тобто, кожна жінка мала по 2-3 захворювання, що в 20 разів більше, ніж у контрольній групі.
Серед екстрагенітальних захворювань переважали захворювання сечовивідної системи та органів дихання, а також варикозна хвороба, тромбофлебіт, що пояснюється перебігом ВІЛ-хвороби та імунодефіцитом.
Основними скаргами ВІЛ-інфікованих жінок із запальними захворюваннями шийки матки були гноєвидні виділення з піхви, свербіння, печія, болі внизу живота, дизурія, кровомазання (посткоїтальні), які вірогідно частіше були ніж у групі порівняння (р <0,05).
Мікробіоценоз піхвового та цервікального вмісту відрізнявся у всіх групах обстежених жінок. Так, у жінок контрольної групі (n =30) при бактеріоскопічному та бактеріологічному дослідженні піхвового секрету, нормальний видової склад мікрофлори піхви мали 27 (90%) пацієнток, чистота піхвових мазків була II ст., показник рН находився в межах норми (4,0 ± 0,5). Кількісний склад резидентної мікрофлори було представлено, власно лактобактеріями, які у 90 % випадків були у кількості 105- 106 КУО/мл. Серед ВІЛ-інфікованих жінок основної групи (n=68) у 43,3% було виявлено зниження кількості лактобактерій та у 56,7% лактобактерії були відсутні. При бактеріологічному та бактеріоскопічному були виявленні специфічні інфекції, такі як трихомоніаз y 38,3% , хламідіоз – 31,7%, гонорея - 13,2%, кандидоз –32,3%, бактеріальний вагіноз у 61,7% жінок основної групи. У групі порівняння (n=30) були отримані наступні данні: у 76,6% жінок було виявлено зниження кількості лактобактерій та у 23,3% жінок цієї групи вони були відсутні. Специфічні інфекції були виявленні в такому процентному відношенні: трихомоніаз - 6,6%, хламідіоз – 10%, гонорея – 3,3%, кандидоз – 16,6%. Бактеріальний вагіноз було виявлено у 33,3% жінок цієї групи. Дисбіоз II ст. спостерігався у 93,3% жінок контрольної групи, у 5% основної групи та 10% групи порівняння. Так, дисбіоз IV ст. спостерігався у 95% основної групи та у 90% групи порівняння відповідно. Величина ВР для виникнення ЗЗШМ в основній групі відповідно складала у разі відсутності лактобактерій 1,2, інфікування трихомоніазом (ВР=1,5), хламідіозом (ВР=1,5), кандидозом (ВР=1,3), бактеріальним вагінозом (ВР=1,3), генітальним герпесом (ВР=1,4), папіломавірусною інфекцією (ВР=2,0).
Таким чином, ВІЛ-інфіковані жінки з запальними захворюваннями шийки матки мали сполучення декількох видів ІПСШ, кандидозу, бактеріального вагінозу, що в 2,3 рази частіше, ніж у ВІЛ-інфікованих без захворювань шийки матки, які є вірогідними факторами ризику для ЗЗШМ.
Видовий склад мікрофлори піхви та цервікального каналу відрізнявся у ВІЛ-інфікованих жінок основної групи та групи порівняння. При запальних захворюваннях шийки матки у жінок основної групи переважала умовно-патогенна грамнегативна мікрофлора, як ентерококи, частота яких була в 7 разів більша, бактероїдів, стрептококів - у 2 рази більше, ніж у жінок групи порівняння. Протей та клебсієла виділялись лише у ВІЛ-інфікованих, які мали запальні захворювання шийки матки. В той же час, частота виділення лактобатерій з піхви у жінок основної групи була 2,3 рази менша, а з цервікального каналу – в 6 разів менша, ніж у групі порівняння.

Рис.2. Видовий склад мікрофлори цервікального каналу у обстежених жінок
Тобто, в етіології запальних захворювань шийки матки на фоні імунодефіциту у ВІЛ-інфікованих жінок, важлива роль належить грамнегативній умовно-патогенній мікрофлорі у сполученні з інфекціями, що передаються статевим шляхом. Таким чином, наявність патологічної мікрофлори при відсутності лактобактерій є етіопатогенетичними факторами ризику для виникнення запальних захворювань шийки матки на фоні імунодефіциту, особливо при його прогресуванні.
При кольпоскопічному дослідженні шийки матки основної групи (n = 68) було діагностовано запальні захворювання шийки матки. Більш часто визначався цервіцит у 49 (72%) та ендоцервіцит – 14 (20,6%) який характеризувався наявністю гнійних або слизово – гнійних виділень при кольпоскопічному дослідженні. Ендоцервіцит з ерозією був у 5 (7,4%) жінок основної групи. Запальний процес характеризувався перш за все підвищеною кількістю секрету та вираженою гіперемією. При хронічних цервіцитах найчастіше мала місто локальна, вогнищева гіперемія. Залежно від збудника патологічного процесу характер цих змін відзначався певною специфічністю, але на тлі кольпоскопічних даних, можливо тільки припускати етіологічний фактор.
Вивчали стан імунної системи у ВІЛ-інфікованих обох груп до лікування та після лікування через 3 місяці. У ВІЛ-інфікованих жінок основної групи з запальними захворюваннями шийки матки мав місце виражений імунодефіцит.
Для оцінки результатів комплексного лікування ВІЛ-інфіковані жінки основної групи, які мали III стадію ВІЛ-хвороби та кількість CD4 лімфоцитів <0,4 х109 /л. були розподілені на дві підгрупи, залежно від призначених схем лікування. Першу підгрупу основної групи (1 підгрупа ОГ) склали 32 жінки, які приймали комплексне лікування захворювань шийки матки на фоні високоефективної антиретровірусної терапії (ВААРТ). Другу підгрупу основної групи (2 підгрупа ОГ) склали 36 ВІЛ-інфікованих жінок, які приймали комплексне лікування захворювань шийки матки без ВААРТ.
Комплексне лікування запальних захворювань шийки матки включало: антибактеріальну терапію залежно від наявного збудника інфекції протягом 7-14 днів, з обов’язковим призначенням профілактичної антимікотичної терапії флюконазолом протягом 14-28 днів, залежно від клінічного результату. Місцеве лікування включало застосування препарату з хлоргексидином, до яких чутливий ВІЛ, як свічки „Гексикон”, які мають широкий спектр антимікробного впливу не тільки відносно анаеробної флори але і відносно грампозитивних та грамнегативних бактерій. Після лікування, для відновлення мікрофлори призначали свічки „Вагілак”. Жінкам першої підгрупи, крім комплексного лікування, призначалась високоефективна антиретровірусна терапія трьома або чотирма препаратами. Основний комплекс ВААРТ включав два препарати з нуклеозидних інгібіторів зворотної транскриптази (НІЗТ) (300 мг ретровіру + 150 мг ламівудин або комбівір) двічі на день, один препарат ненуклеозидних інгібіторів зворотної транскриптази (ННІЗТ) (вірамун 200 мг двічі на день). Жінкам, що мали кількість CD4 лімфоцитів <0,2 х109 /л замість ННІЗТ призначали інгібітори протеаз (ІП), як калетру, яка містить лопінавір 200 мг + рітонавір 80 мг двічі на день.
Ефективність комплексного лікування запальних захворювань шийки матки оцінювалась через 1 місяць в основній групі жінок. До оцінки ефективності лікування включали скарги жінок, клінічні дані, результати цитологічного, кольпоскопічного обстеження, бактеріологічні та імунологічні показники. Контрольне обстеження проводили через 3 місяці для діагностики перебігу захворювань шийки матки або виникнення рецидивів. При вивченні перебігу запальних захворювань шийки матки після проведеного лікування в обох підгрупах основної групи загальна частота всіх клінічних симптомів знизилась. Так, гноєвидні виділення з піхви в обох підгрупах знизились до 16,1%, що в 5,2 разів менше, ніж до лікування. Більш ефективним результати лікування були в першій підгрупі жінок, які приймали ВААРТ. Частота гноєвидних виділень з піхви у них була в 2,3 рази, а гноєвидних виділень з шийки матки в 2,6 разів менше порівняно з другою підгрупою.
Після лікування, частота таких симптомів, як свербіння, печія у піхві зменшились у 3 рази в обох підгрупах, а у жінок першої підгрупи частота вказаних вище симптомів була вірогідно нижчою (p<0,05). Болі внизу живота, дизурія зменшились в 4 і 2 рази відповідно в обох підгрупах і вірогідно нижча частота симптомів була у ВІЛ-інфікованих першої підгрупи. Кровомазання (посткоїтальні) після лікування не спостерігались у жінок першої підгрупи і лише у 8,3% жінок – другої, що вказує на ефективність лікування. Гіперемія шийки матки дифузна залишилась після першого курсу лікування у 16,1% жінок основної групи, що в 3,6 разів менше, ніж до лікування (58,8%). В той же час у ВІЛ-інфікованих першої підгрупи частота її вірогідно зменшилась порівняно з другою підгрупою (6,2 і 25% відповідно). Дещо нижчі результати були отримані у жінок з вогневищною гіперемією. Загальна частота її знизилась лише у 1,5 рази і залишалась після лікування у 12,5% жінок першої підгрупи і 36,1% - другої. Такі результати лікування можливо пояснити наступним, що вогневищна гіперемія мала більш тривалий перебіг та глибину враження, недооцінювалась та маскувалась під інші захворювання, лікування яких було неспецифічним.
При порівнянні ефективності першого курсу лікування у жінок двох підгруп основної групи отримані наступні дані: IV тип мазка залишився лише у 9,3% жінок першої підгрупи, що в 2,3 рази менше порівняно з другою, та в 10 разів менше, ніж у загальної кількості жінок основної групи до лікування. Позитивним результатом лікування ВІЛ-інфікованих першої підгрупи було відновлення мікрофлори і зростання кількості лактобактерій >106 КУО/мл у 37,5% , що в 2,2 рази більше порівняно з другою підгрупою. Це пояснюється тим, що на фоні ВААРТ відбулось зниження вірусного навантаження у піхвовому та цервікальному вмісті, що сприяло відновленню мікробіоценозу. В той же час відсутні лактобактерії були у 6,2% жінок першої підгрупи, що в 4,4 рази менше порівняно з таким показником у другій підгрупі. Для таких жінок для профілактики рецидивів буде потребуватись проведення наступних курсів лікування.
Серед мікрофлори, яка була присутня до лікування, після лікування не діагностувалась гонорея, генітальний герпес був лише у 3,1% жінок другої підгрупи. Кандидоз залишався у 14,1% жінок обох підгруп, що в 2,3 рази менше, ніж до лікування. Частота трихомоніазу зменшилась у жінок обох груп в 3,7 рази після лікування, але залишалась у кожної п’ятої жінки другої підгрупи і 6,2% жінок першої. Отримані дані можуть свідчити, що можливо не проводилось лікування статевих партнерів, або самі жінки не приймали повного курсу лікування, або мали повторне інфікування. Папіломавірусна інфекція, яка проявлялась гострокінцевими кондиломами, залишилась у 7 (10,2%) жінок основної групи, що підтверджується даними багатьох досліджень, щодо торпідності лікування даної інфекції.
Таким чином, ефективність етіопатогенетичного першого курсу лікування у ВІЛ-інфікованих жінок першої підгрупи скала 50% (у 16 жінок продовжувала виділятись патологічна мікрофлора) і 12,2% в другій підгрупі, що пояснюється великим вірусним навантаження ВІЛ у піхвовому секреті, зниженою функцією імунної системи.
Після проведеного лікування частота виділеної умовно-патогенної мікрофлори змінилась. Так, лактобактерії виділялись з піхви майже в 3 рази частіше у першій підгрупі та в 1,7 рази – в другій. В той же час, частота виділених лактобактерій з цервікального каналу була вірогідна більша у жінок першої підгрупи (p<0,05). Загальна частота виділених ентерококів з піхви незначно зменшилась, а з цервікального каналу – в 5,6 разів у жінок першої підгрупи, що вірогідно нижче, ніж у другій.
Серед інших умовно-патогенних мікроорганізмів у ВІЛ-інфікованих другої підгрупи вірогідно частіше виділялись з цервікального каналу бактероїди, стафілокок золотистий, протей і клебсієла, які порушували мікробіоценоз та результати лікування.
Таким чином, у ВІЛ-інфікованих першої підгрупи основної групи після лікування відбулось вірогідне зростання лактобактерії та зменшення частоти виділеної умовно-патогенної мікрофлори, як ентерококи, бактероїди, стрептококи, протей та клебсієла.
При кольпоскопічному дослідженні шийки матки основної групи (n=68) після першого курсу лікування було діагностовано значне зменшення частоти запальних захворювань шийки матки. Так після першого курсу лікування дифузна гіперемія шийки матки визначалася у 2 (6,2%) жінок 1 підгрупи ОГ, та 9 (25%) жінок 2 підгрупи ОГ. Вогневищна гіперемія шийки матки визначалася у 4 (12,5%) жінок 1 підгрупи ОГ, та 13 (36,1) жінок 2 підгрупи ОГ. Гноєвидні виділення з цервікального каналу були діагностовано у 2 (6,2%) жінок 1 підгрупи ОГ, та 6 (16,7%) жінок 2 підгрупи ОГ. Відмічалось прискорення епітелізації слизової оболонки шийки матки та нормоплазія плоского багатошарового епітелію.
Враховуючи недостатню ефективність першого етіопатогенетичного курсу лікування запальних захворювань шийки матки у ВІЛ-інфікованих жінок, (гіперемія шийки матки залишалась у 18,7% хворих першої підгрупи і 61% - другої підгрупи та виділення патогенної мікрофлори, як хламідії – у 18,7% жінок першої підгрупи, 22,2% - другої, і відповідно, трихомоніазу – у 6,2% і 13,8%, папіломавірусної інфекції – у 9,5 і 11,1%, кандидозу – у 12,5% і 16,7% та генітального герпесу – у 3,1% другої підгрупи), ми вважали за необхідне продовжити лікування. Другий курс лікування проводився однаково всім ВІЛ-інфікованим жінкам, які мали симптоми запальних захворювань шийки матки та патологічну мікрофлору. Комплексне лікування включало антибактеріальну терапію з урахуванням чутливості до виділеної мікрофлори, ВААРТ – для першої підгрупи, та додаткове призначення препарату “Протефлазид”.
Препарат призначали у комплексній терапії за схемою: перший тиждень по 5 крапель х 3 рази на день, другий та третій тиждень – по 10 крап. х 3 рази на день, четвертий тиждень – по 8 крап. х 3 рази на день. Після місцевого етіопатогенетичного лікування у залежності від мікрофлори (через 7-14 днів) протефлазид призначали місцево у формі тампонів (“Протефлазид” розводили з фізіологічним розчином у концентрації 1:4), які вводили двічі на день протягом 10 днів. Після закінчення проводили клінічне та бактеріологічне обстеження та оцінювали ефективність лікування. Схема комплексного лікування з “Протефлазидом” була ефективною в обох підгрупах ВІЛ-інфікованих жінок. Так, лише у 2 жінок (6,2%) першої підгрупи залишались симптоми запальних захворювань шийки матки у вигляді вогневищної гіперемії, тобто ефективність склала – 93,8%. Симптоми запалення шийки матки залишались у 5 (13,8%) жінок другої підгрупи, ефективність лікування склала 86,2%. Загальна ефективність повторного курсу лікування у 40 ВІЛ-інфікованих обох груп склала 80%, що може рекомендуватись для практичного застосування. ВІЛ-інфікованим жінкам з резистентними запальними захворюваннями шийки матки призначали повторно розширене кольпоскопічне дослідження з біопсією та бактеріологічне дослідження.
Після повторного курсу лікування склад мікрофлори змінився. У всіх ВІЛ-інфікованих першої підгрупи виділялись лактобактерії, а у 75% була кількість лактобактерій >106 КУО/мл. Ознаки папіломавірусної інфекції залишались у 1 (3.1%) жінки, кандидозу та хламідіозу у 2 (6,2%). У ВІЛ-інфікованих другої підгрупи лактобактерії виділялись у 22 (91,6%) жінок. Патологічна мікрофлора, як трихомоніаз була у 1 (2,7%), хламідіоз – у 5 (13,8%), бактеріальний вагіноз, кандидоз – у 3 (8,3%), генітальний рецидивуючий герпес – у 1 (2,7%), ознаки папіломавірусної інфекції – у 2 (5,5%). Тобто, мікст інфекція на фоні хламідіозу була стійкою до лікування у 2 (6,2%) ВІЛ-інфікованих першої підгрупи та у 5 (13,8%) другої підгрупи.
Після повторного курсу комплексного лікування з “Протефлазидом” відновились лактобактерії у першій підгрупі у 100% жінок у піхві та у 75% - у цервікальному каналі та у 75% жінок другої підгрупи у піхві і у 50% - у цервікальному каналі.
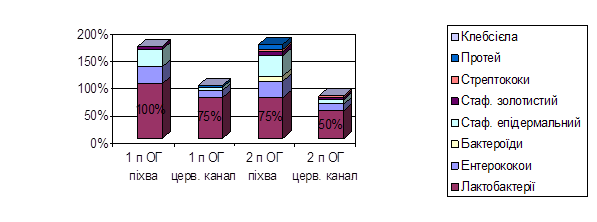
Рис.3 Склад умовно-патогенної мікрофлори піхви та цервікального каналу після лікування
Стан імунної системи покращився після проведеного лікування високоефективною антиретровірусною терапією (рис 4). Так, у ВІЛ-інфікованих першої підгрупи відбулось вірогідне зростання абсолютного числа лімфоцитів, CD4+ та CD8+ лімфоцитів, змінилось співвідношення CD4+/CD8+ (імунорегуляторного індексу) та імуноглобулінів. Так, кількість CD4+ лімфоцитів у першій підгрупі збільшилось до 0,58±0,11, у другій підгрупі – 0,39±0,11, співвідношення CD4+/CD8 склало 0,57 і 0,25 відповідно. У гуморальній системі імуніт