Остеомиелит верхних конечностей
Государственная Санкт-Петербургская Лесотехническая Академия
Кафедра физического воспитания
Реферат на тему:
«Остеомиелит верхних конечностей».
Выполнила:
Проверил:
Санкт-Петербург
- 2002-
План:
1. Строение верхних конечностей.
2. Остеомиелит.
Особенности своего заболевания. Хронический остеомиелит. Абсцесс Броди.
3. Комплекс ЛФК в постоперационный период.
4. Список литературы.
1.Строение верхних конечностей.
Кости верхней конечности.
Функция конечностей человека четко разграничена: верхние — органы труда, нижние — опоры и передвижения. Это накладывает существенный отпечаток на их строение. В процессе эволюции различают два типа конечностей: приспособленные к передвижению в водной или наземной среде. Первый — это плавники, второй — конечности наземных позвоночных. Следует обратить внимание на большое сходство скелета конечностей последних. Конечности имеют общий план строения, развиваются из сходных зачатков, занимают сходное положение, но выполняют различные функции (например, рука человека и крыло птицы). Иными словами, они гомологичны и состоят из пояса и свободной конечности, которая, в свою очередь, образована тремя сегментами: проксимальный имеет одну кость, средний — две кости и дистальный - много костей.
Плечевой пояс человека и приматов сформирован с каждой стороны двумя костями — лопаткой и ключицей, которые прикреплены к грудной клетке с помощью мышц и связок, а спереди посредством сустава сочленяются с грудиной (рис. 1). Функция свободной верхней конечности — руки - как органа труда привела к значительным изменениям пояса, специфичным для человека.
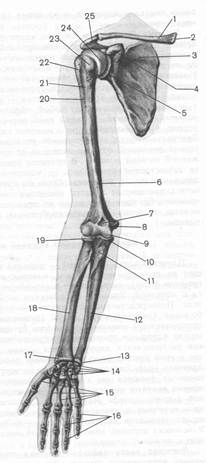
Рис. 1. Кости верхней конечности.
Вид спереди: 1 — ключица, 2 — грудинный конец ключицы, 3 — лопатка, 4 — клювовндный отросток лопатки, 5 — суставная впадина лопатки, 6 — плечевая кость, 7 — венечная ямкаплечевой кости, 8 — медиальный надмыщелок, 9— блок плечевой кости, 10— венечный отросток; 11— бугристость локтевой кости, 12 — локтевая кость, 13— головка локтевой кости, 14— кости запястья, 15 — I - IV пястные кости, 16 — фаланги пальцев, 17 — шиловидный отросток лучевой кости, 18 — лучевая кость, 19— головка лучевой кости, 20— гребень большого бугорка, 21 — межбугорковая борозда, 22 — большой бугорок, 23 — малый бугорок, 24— головка плечевой кости, 25—акромион
Кости пояса верхней конечности.
Ключица — парная, S-разно изогнутая трубчатая кость, в которой различают тело и два конца: грудинный и акромиальный. На обоих концах имеются суставные поверхности, на одном для сочленения с грудиной, на другом — с акромиальным отростком лопатки. Ключица легко прощупывается у живого человека. Функциональная роль ключицы очень важна - она как бы отодвигает плечевой сустав от грудной клетки, обусловливая свободу движений руки. Это подтверждается данными антропологических исследований. Так, ключица неандертальцев очень тонкая и короткая, в то время как прочие кости крупные, массивные.
Лопатка — плоская кость треугольной формы, прилежащая к задней поверхности грудной клетки своей реберной поверхностью. Ее дорсальная поверхность разделена остью лопатки на две ямки — надостную и подостную (ость имеется только у млекопитающих). Ость продолжается латерально и кпереди в акромион, на котором имеется суставная поверхность для сочленения с ключицей. Три края лопатки — медиальный, латеральный и верхний, сходясь между собой, образуют углы: нижний, латеральный и верхний. Верхний край переходит в клювовидный отросток, у основания которого имеется глубокая вырезка лопатки. Латеральный угол заканчивается утолщением с углубленной суставной впадиной, которая отделена от кости незначительно выраженной шейкой лопатки. В процессе эволюции гоминоидов лопатка существенно изменилась, у человека лопатка переместилась дорсально, длина ее уменьшилась по сравнению с шириной, угол ости с плоскостью лопатки достигает прямого, в то время как у человекообразных обезьян он не превышает 59°, надостная ямка меньше подостной, у человекообразных обезьян они почти одинаковы.
Кости свободной верхней конечности.
Плечевая кость — длинная трубчатая кость, состоящая из цилиндрического тела, которое внизу приобретает трехгранную форму, вверху имеет шаровидную головку, сочленяющуюся с лопаткой. Узкая анатомическая шейка отделяет головку от тела. Непосредственно под анатомической шейкой расположены большой (латерально) и малый (медиально) бугорки, к которым прикрепляются мышцы. От каждого бугорка вниз отходят гребни, между которыми проходит межбугорковая борозда. Ниже бугорков располагается хирургическая шейка, названная так, потому что в этом участке кость при травмах чаще всего ломается. Внизу плечевая кость заканчивается сложно устроенным мыщелком. На мыщелке имеются две суставные поверхности для сочленения с обеими костями предплечья: блок и латеральнее от него шаровидной формы головка. Над ними располагаются две ямки: спереди — венечная и лучевая, а сзади — локтевая. По бокам от мыщелка находятся два надмыщелка — медиальный и латеральный. У человека верхний эпифиз плечевой кости повернут по отношению к нижнему медиально.
Локтевая кость — длинная трубчатая, ее тело напоминает трехгранную призму. Верхний эпифиз более массивный, имеет два отростка — локтевой (сзади) и венечный (спереди), разделенные блоковидной вырезкой, сочленяющейся с блоком плечевой кости. Латеральная поверхность венечного отростка несет на себе лучевую вырезку, которая образует сустав с суставной окружностью головки лучевой кости. На нижнем эпифизе локте вой кости (ее головке) имеется суставная окружность для сочления с локтевой вырезкой лучевой кости и медиально расположенный шиловидный отросток.
Лучевая кость — также длинная трубчатая кость. На ее верхнем эпифизе — головке — имеется суставная ямка для сочленения с головкой мыщелка плечевой кости и суставная окружность для сочленения с лучевой вырезкой локтевой кости. Головка отделена от тела узкой шейкой, под которой располагается бугристость лучевой кости (место прикрепления сухожилия двуглавой мышцы плеча). Дистальный эпифиз несет на себе запястную суставную поверхность для сочленения с верхним (проксимальным) рядом костей запястья и оканчивается латерально расположенным шиловидным отростком. На медиальном крае дистального эпифиза имеется локтевая вырезка, участвующая в образовании сустава с локтевой костью.
Кисть делится на три отдела: запястье, пясть и пальцы. Скелет кисти образован 27 костями. Кости запястья (рис. 2) в количестве восьми костей располагаются в два ряда. В проксимальном лежат (начиная от лучевого края) ладьевидная, полулунная, трехгранная, гороховидная (сесамовидная кость); в дистальном: кость — трапеция (большая многоугольная), трапециевидная, головчатая и крючковидная..Кости запястья сочленяются между собой, проксимальная поверхность костей верхнего ряда — с запястной суставной поверхностью лучевой кости, дистальный ряд — с основаниями пястных костей. Кости запястья образуют костный свод, обращенный выпуклостью к тылу, а вогнутостью в сторону ладони. Благодаря этому формируется борозда запястья, в которой проходят сухожилия сгибателей пальцев.
Кости пясти — пять костей, каждая из которых представляет собой короткую трубчатую кость, имеющую основание, тело и головку, сочленяющуюся с проксимальной фалангой соответствующего пальца.
Скелет пальцев образован фалангами, которых у II — V пальцев по три (проксимальная, средняя и дистальная), у большого — две (проксимальная и дистальная). Фаланги — это короткие трубчатые кости, в которых различают основание, тело и головку. Фаланги несут на себе суставные поверхности. Суставная поверхность основания у проксимальных фаланг сочленяется с головкой соответствующей пястной кости, а у остальных — с головкой проксимально лежащей фаланги.
Мы уже указывали, что в процессе эволюции рука ископаемых гоминид благодаря труду постепенно совершенствовалась и превратилась в орган, который способен выполнять самые тонкие и совершенные движения. В процессе эволюции кисть человека приобрела ряд важных структурных особенностей, основными из которых являются уменьшение относительной длины кисти (по отношению к длине тела) до 10 — 11 % (у человекообразных обезьян — 16 — 21 %), относительно широкое запястье; абсолютное и относительное увеличение размеров костей большого пальца и «радиализация» — совместное удлинение I и II лучей и увеличение I по отношению ко II; седловидный запястно-пястный сустав большого пальца, его смещение из плоскости прочих пальцев в направлении ладони. Поэтому способность к противопоставлению I пальца другим у человека выражена в наибольшей степени. Соответственно смещены радиально ладьевидная и кость-трапеция, что, в свою очередь, повлекло за собой углубление борозды запястья, в которой проходят сухожилия, сосуды и нервы. Фаланги II — V пальцев стали короче и выпрямились, что позволяет производить более тонкие движения.
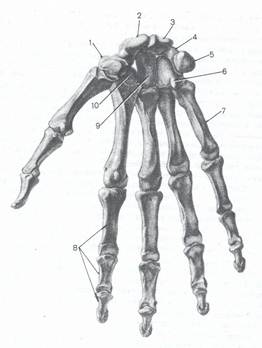
Рис. 2 Кости кисти.
Вид спереди: 1 — кость-трапеция, 2 — ладьевидная кость, 3 — полулунная кость, 4— трехгранная кость, S — гороховидная кость, 6 — крючковидная кость, 7— пястная кость, 8 — фаланги пальцев, 9 — головчатая кость, 10 — трапециевидная кость
Соединения костей верхней конечности.
Кости пояса верхней конечности связаны между собой и с грудиной с помощью суставов. Суставы образуются при соединении костей свободной верхней конечности между собой, а также с лопаткой (табл. 1). Кроме того, диафизы костей предплечья соединяются между собой межкостной перепонкой предплечья. Над ее верхним краем проходит фиброзный пучок — косая хорда.
Кости кисти сочленяются с лучевой костью лучезапястным суставом и между собой с помощью множества суставов. Суставы кисти укреплены большим количеством прочных связок, образующих выраженный прочный связочный аппарат, при этом тыльные связки более слабые, чем ладонные. Кости, расположенные в дистальном ряду запястья (кость-трапеция, трапециевидная, головчатая и крючковидная), соединяясь между собой и со II — V пястными костями, образуют суставы, укрепленные связками, и формируют твердую основу кисти, которая отличается большой прочностью. Особенно важен седловидный запястно-пястный сустав большого пальца, в котором совершаются разнообразные движения, среди которых большую роль в трудовой деятельности играет противопоставление большого пальца остальным. Подвижность в этом суставе у ископаемых гоминид бала значительно меньшей.
Таблица 1. Суставы верхней конечности.
Название | Суставные поверхности | Вид | Оси движения | Функции |
Грудино-ключичный сустав | Грудинная суставная поверхность ключицы, ключичная вырезка грудины (имеется внутрисуставной диск) | Плоский (комплексный) | Многоосный (сагиттальная, продольная,фронтальная) | Поднимание и опускание ключицы, движение ключицы вперед и назад, круговое движение ключицы |
| Акромиально-ключичный сустав | Суставная поверхность акромиона, акромиальная суставная поверхность ключицы | Плоский | Многоосный (сагиттальная, продольная, фронтальная) | Поднимание и опускание ключицы, движение ключицы вперед и назад, вращениеключицы |
Плечевой сустав(1) | Головка плечевой кости, суставная впадина лопатки (имеет суставную губу) | Шаровидный | Многоосные (сагиттальная, вертикальная- продольная, фронтальная) | Сгибание и разгибание руки, отведение до горизонтального уровня(2), вращение кнаружи и внутрь, круговое движение |
| Локтевой сустав образован 3 суставами: | Сложный | |||
| Плечелоктевой сустав | Блок плечевой кости, блоковидная вырезка локтевой кости | Блоковидный (винтообразный) | Одноосный (фронтальная) | Сгибание и разгибание предплечья |
| Плечелучевой сустав | Головка мыщелка плечевой кости, суставная ямка головки лучевой кости | Шаровидный | Одноосный (по оси лучевой кости) и фронтальная | Вращение лучевой кости (предплечья) вокруг продольной оси — пронация, супинация, сгибание, разгибание |
| Проксимальный лучелоктевой сустав | Суставная окружность лучевой кости, лучевая вырезка локтевой кости | Цилиндрический, вместе с таким же дистальным суставом образует комбинированный сустав | Одноосный продольная (диагональная ось предплечья) | Вращение лучевой кости(3) (предплечья и кисти) вокруг продольной оси — пронация и супинация |
| Дистальный лучелоктевой сустав | Суставная окружность локтевой кости, локтевая вырезка лучевой кости | Цилиндрический, вместе с таким же проксимальным суставом образует комбинированный сустав | Одноосный Продольная (диагональная ось предплечья) | Вращение лучевой кости и кисти) возле локтевой - пронация, супинация предплечья |
| Лучезапястный сустав | Запястная суставная поверхность лучевой кости, проксимальные поверхности первого ряда костей запястья — ладьевидной, полулунной, трехгранной (имеется суставной диск) | Эллипсоидный сложный, комплексный | Двухосный (сагиттальная, фронтальная) | Приведение и отведение кисти, сгибание и разгибание кисти |
| Среднезапястный сустав | Суставные поверхности первого и второго ряда костей запястья (кроме гороховидной) | Блоковидный сложный | Одноосный (фронтальная) | Принимает участие в сгибании и разгибании кисти |
| Межзапястные суставы | Обращенные друг кдругу суставные поверхности костей запястья | Плоские | Малоподвижные | |
Запястно-пястные(4) суставы | Суставные поверхности второго ряда костей запястья и оснований II — V пястных костей | -" - | Многоосные Малоподвижные | Скольжение на 5 — 10º |
Запястно-пястный сустав(5) большого пальца кисти | Суставные поверхности кости-трапеции и основания 1 пястной кости | Седловидный | Двухосный (фронтальная, сагиттальная) | Сгибание и разгибание большого пальца, отведение и приведение большого пальца (вместе с пястной костью противопоставление 5-му пальцу) |
Пястно-фаланговые суставы | Суставные поверхности головок пястных костей и оснований проксимальных фаланг | Эллипсоидные | Двухосные (фронтальная, сагиттальная | Сгибание и разгибание пальца, отведение и приведение пальца |
| Межфаланговые суставы | Суставные поверхности головок и оснований сочленяющихся фаланг | Блоковидные | Одноосные (фронтальная) | Сгибание и разгибание фаланг |
2. Остеомиелит (воспаление костного мозга и кости).
Остеомиелит острый. Вызывается чаще стафилококками, попадающими в костномозговую полость с током из другого какого-либо гнойного очага или через открытые повреждения (ссадины, царапины, небольшие ранки), а также повреждения с нарушением целости надкостницы и костя (остеомиелит травматический). Развивается острый воспалительный процесс. Гной по костным каналам распространяется на надкостницу, отслаивая ее. При прорыве надкостницы гной распространяется в межмышечные пространства, вызывая флегмонозный процесс. Тромбируются, сосуды кости и наступает ее частичное омертвение. Отделившаяся мертвая кость лежит в виде инородного тела (секвестр). Из надкостницы происходит образование новой кости. Секвестр оказывается окруженным костной тканью. В результате остеомиелита может наступить патологический перелом.
Симптомы и течение. Начинается внезапно потрясающим ознобом, резким повышением температуры и тяжелым общим состоянием. Одновременно появляются резкие боля в области пораженной кости. Местное повышение температуры, небольшая отечность и резкая болезненность. Рентгенологическое исследование может указать на поражение кости через 10 — 12 дней после начала заболевания. При прорыве гноя в межмышечные промежутки заболевание принимает характер глубокой флегмоны. Осложнения: гнойное воспаление ближайших суставов и общее заражение.
Лечение. Применение антибиотиков с предварительным отсасыванием гноя из субпериостального гнойника и промыванием его пенициллином с последующим введением его внутримышечно; иммобилизация, а при сформировании секвестров — оперативное лечение (секвестротомия).
Профилактика. Профилактика развития остеомиелитического процесса состоит в предупреждении загрязнения даже небольших повреждений кожи, а также в своевременной обработке ран.
Остеомиелит хронический. При переходе в хроническую форму в кости образуются гнойные полости с секвестрами.
При остеомиелитах после огнестрельных ранений процесс распространяется на значительные участки кости, в него вовлекаются поврежденные мягкие ткани; местный процесс протекает тяжело и не склонен к самоизлечению.
Симптомы и течение. Свищи с гнойным, часто ихорбзным отделяемым, идущие к кости. При введении зонда в свищ нередко ощущается шероховатая кость. На рентгеновском снимке обычно видна полость, находящиеся в ней секвестры и уплотнение кости в окружности. Свищи могут закрываться; возможны обострения болезни (рецидивирующий остеомиелит): свищи открываются вновь. Это особенно характерно для остеомиелитов после огнестрельных ранений, где рецидивы встречаются через много лет после ранения. При длительном, течении остеомиелита возможно развитие раневого истощения и поражения внутренних органов, особенно почек (амилоидоз).
Распознавание. Необходимо диференцировать хронический остеомиелит от туберкулеза костей и суставов и от сифилитического их поражения. Диагноз значительно облегчается изучением анамнеза, развития процесса и рентгеновским снимком.
Лечение. Перевязки и уход за кожей в окружности свищей. Физиотерапевтическое лечение: кварц, соллюкс, солнцелечение; торфо- и грязелечение. При наличии секвестров — оперативное лечение, в некоторых случаях повторное.
Особенности своего заболевания.
Хронический остеомиелит. Абсцесс Броди.
По современным представлениям, хронический остеомиелит целесообразно подразделять на три обособленные формы. Первая — это вторичный хронический остеомиелит, возникающий как следствие перенесенного острого гематогенного остеомиелита. Ко второй следует отнести атипичные формы остеомиелита, характеризующиеся вялым течением воспалительного процесса в кости. К ней же целесообразно отнести остеомиелит, развивающийся в результате перехода гнойного процесса на кость с параоссальных тканей. Третья — это хронический остеомиелит, возникающий после травматических повреждений, в том числе после огнестрельных ранений.
Хотя эти формы имеют ряд общих клинических проявлений, однако не меньшее количество специфических признаков, особенности их дифференциальной диагностики и лечения требуют, отдельного их рассмотрения.
Вторичный хронический остеомиелит
Критерии выздоровления и перехода процесса в хроническую стадию. При ранней диагностике и адекватном лечении острого гематогенного остеомиелита процесс обычно заканчивается полным выздоровлением больного, т. е. без последствий, однако, как уже указывалось, острый гематогенный остеомиелит в 10 — 30% переходит в хроническую стадию. Значительный разброс этого показателя свидетельствует как о различной степени адекватности лечения ОГО в лечебных учреждениях, так и о том, что авторы по-разному определяют понятие о выздоровлении и хронизации процесса при остеомиелите.
Постоянное стремление к ранней диагностике острого гематогенного остеомиелита позволило нам строго подходить к трактовке понятия «выздоровление больного».
Наряду с клинико-лабораторным благополучием оно должно включать полное отсутствие на рентгенограммах деструктивного процесса в кости, включая мелкие одиночные или диффузные просветления. При оценке состояния больного, перенесшего острый гематогенный остеомиелит, мы отводим решающее, значение рентгенологической визуализации патологического процесса (обзорная и прицельная рентгенография, томография, фистулография). В каждом случае выздоровления от острого гематогенного остеомиелита нас не должно удивлять отсутствие на рентгенограммах деструктивных изменений (за исключением фрезевых отверстий) и вызывать сомнения в том, а перенес ли больной ; острый гематогенный остеомиелит? Выраженные признаки перенесенного деструктивного процесса в кости, как остаточная полость, секвестры, свищи, определяемые к моменту выписки больного из стационара, т. е. к моменту оценки ближайших результатов, необходимо трактовать как проявления хронического остеомиелита. Как и другие хирурги, мы можем привести единичные примеры, когда образовавшаяся после перенесенного острого остеомиелита полость спонтанно заполнялась новообразованной костной тканью, а мягкие секвестры имели тенденцию к перестройке и «вживлению», но это бывает крайне редко. В связи с этим мы осторожней, чем Н. Л. Кущ (1981), трактовали бы исход лечения приводимых им 36 детей с острым гематогенным остеомиелитом, которые «выздоровели без перехода заболевания в хроническую стадию», хотя у 19 из них «...рентгенологически изменения дополнялись образованием секвестров». В этой связи нам больше импонирует мнение М. Л. Дмитриева (1973) о том, что подобная трактовка судьбы секвестров «противоречит всем общепатологическим законам, в том числе и основным положениям о репаративной регенерации». При этом не принципиально, подлежит больной операции или дальнейшее консервативное лечение приведет его к выздоровлению. Однако в данном случае, несомненно, речь идет о хронической стадии остеомиелита.
Клинические проявления и диагностика хронического гематогенного остеомиелита зависят от объема деструкции кости, наличия осложнений (патологический перелом, вовлечение в процесс сустава), и свища. Вне периода обострения состояние больных может быть вполне удовлетворительным и заболевание ничем себя не проявлять. Лишь после физической работы или при изменениях погоды больных могут беспокоить ломящие боли в пораженной конечности. Характерным признаком хронического остеомиелита являются свищи или рубцы. Последние имеют продольную форму после вскрытия гнойных затеков или звездчатую — после заживления свищей. Свищи при ремиссии закрываются или характеризуются небольшим серозно-гнойным отделяемым.
Во время обострения процесса состояние больных резко ухудшается: беспокоят боли в пораженной конечности, повышается температура тела, нарастают симптомы интоксикации. В области старых рубцов или в новом месте появляются инфильтрат, отек и покраснение кожи. Из свищей вновь начинает выделяться гной, количество которого увеличивается. Функция конечности нарушается. Периоды ремиссии чередуются с обострениями. Частое возникновение и наличие постоянного гнойного очага нередко приводят к развитию дистрофических изменений в почках, печени, миокарде и к амилоидозу внутренних органов.
Значительно изменяется картина крови: выявляется лейкоцитоз, увеличивается число палочкоядерных нейтрофилов (сдвиг влево), появляется токсическая зернистость их, уменьшается число лимфоцитов. Количество гемоглобина и эритроцитов снижается, наблюдаются анизоцитоз и пойкилоцитоз, развивается гипохромная анемия. Скорость оседания эритроцитов всегда бывает увеличенной. Значительно изменяется белковый состав крови.
Рентгенологически хронический гематогенный остеомиелит характеризуется нарастанием пролиферативного оссифицирующего процесса и сформировавшейся местной патологической структурой. При этом порозность кости уменьшается и замещается остеосклерозом. На фоне последнего очага деструкции становятся более четкими, в них нередко определяются мелкие губчатые секвестры. При значительных размерах деструктивного процесса образуются крупные секвестры, окруженные плотными склерозированными стенками — секвестральной капсулой.
Вдоль кости отмечается утолщенная полоска надкостницы, сливающаяся в однородную структуру с корковым веществом. Поперечник кости местами увеличивается, костномозговой канал суживается, иногда до полной облитерации.
В диагностике хронического остеомиелита рентгенологическое исследование имеет первостепенное значение. Однако при нечетко выраженный границах демаркации и небольших костных полостях, распознавание и топическая диагностика остеомиелитического процесса с помощью обычных рентгенограмм бывает затруднительной.
Томографическое исследование в таких случаях позволяет выявить даже мелкие секвестры размером до 3 — 5 мм. Томография особенно ценна для обнаружения глубоких полостей на фоне значительного склероза и утолщения кости. Облегчает диагностику и метод непосредственного увеличения рентгеновского изображения, который помогает выявить отслоенные периост, пластинчатые секвестры, особенно в случаях атипичного течения хронического остеомиелита.
У всех больных со свищевой формой хронического остеомиелита показана фистулография. Она позволяет проследит ход свищей, расположение и форму гнойных полостей и затеков, более точно и рельефно определить размеры и расположение секвестров. Фистулографию проводят с помощью масляного или лучше водорастворимого контрастного вещества. В ряде случаев грануляционная ткань и некротические массы задерживают заполнение контрастным веществом гнойных полостей и свищевого хода, препятствуя выявлению
истинных границ поражения. Это может привести к нерациональному выбору оперативного доступа и неадекватному объему вмешательства.
Более контрастны и информативны данные фистулограммы, получаемые после предварительной обработки
гнойной полости протеолитическими ферментами. Из них например, химопсин (50 мг в 10 — 15 мл 0,25% раствора новокаина) ежедневно вводят в свищевой ход по катетеру. В первые дни после воздействия фермента отделяемое из свища увеличивается, достигая наибольшего количества к 3 — 4-му дню, затем постепенно уменьшается. Оптимальными сроками для фистулографии являются 5 — 6-й день после применения ферментов. При множественных свищах, которые не сообщаются одной полостью, контрастное вещество целесообразно вводить путем катетеризации каждого свищевого хода.
Атипичные формы хронического остеомиелита.
Второй разновидностью хронического остеомиелита является его первично-хроническая форма, характеризующаяся вялым течением с начала болезни. Причиной развития этой формы считается низкая вирулентность микробов при высокой реактивности организма. К атипичным формам относят абсцесс Броди, альбуминозный остеомиелит, антибиотический остеомиелит, склерозирующий остеомиелит.
В последние годы интерес к изучению атипичных форм остеомиелита несколько повысился в связи с их учащением.
Причиной атипичных форм остеомиелита считают низкую вирулентность микрофлоры в результате ее эндогенных свойств или ослабления под воздействием макроорганизма или антибиотиков.
Абсцесс Броди. Как правило, при абсцессе Броди имеется длительный бессимптомный анамнез и отсутствует выраженная клиническая картина. Заболевание начинается в раннем возрасте и манифестируется через много лет. Только В. С. Brodie (1828), описавший это заболевание, сообщил о больном, которому он выполнил ампутацию из-за нестерпимых болей.
Внешние проявления болезни скудны, обнаруживается лишь болезненность при перкуссии кости. Смежный сустав, как правило, внешне не изменен и движения в нем не ограничены. Заметных изменений в анализах крови и мочи не бывает.
На рентгенограммах виден очаг просветления, локализующийся в метафизе или эпифизе большеберцовой, плечевой, бедренной или лучевой кости. Форма очага округлая или эллипсоидная, по периметру его определяется четкая склеротическая кайма. Полость обычно «пуста», не содержит каких- либо включений. Рядом расположенные участки кости не изменены. Периостальная реакция отсутствует либо слабо выражена.
При вскрытии абсцесса выявляется гной. Секвестрация практически отсутствует.
3. Комплекс ЛФК в постоперационный период.
Исходная позиция – сидя на стуле, поврежденная рука на поверхности стола. Под руку подведена скользящая плоскость.
Содержание | Дозировка | Методические указания |
| 1. Сжать и разжать пальцы кисти. | 10 раз | Занятия проводятся 3-4 раза в течение дня в постоперационный период (через 1 неделю после снятия швов), далее по мере необходимости. Комплекс упражнений рекомендуется при перегрузке конечности. Рекомендуется массаж мышц плечевого пояса, плеча и предплечья (обходя прооперированную область в постоперационный период). |
| 2. Давление каждым пальцем кисти на плоскость стола | 5-7 с, 1 раз | |
| 3. Сгибание и разгибание в локтевом суставе (рука скользит по плоскости) | 5 раз | |
| 4. Сгибание и разгибание в лучезапястном суставе | 5 раз | |
| 5. Круговые движения кистью | 10 раз | |
| 6. Поднимание каждого пальца | 1 раз | |
| 7. Сгибание и разгибание руки в локтевом суставе (с помощью здоровой руки) | 10 раз | |
| 8. Изометрическое напряжение мышц предплечья | 5-7 с, 5 раз | |
| 9. Сгибание всех пальцев без поднимания руки | 10 раз | |
| 10. Пальцы кисти сжать в кулак | 2-3 с, 5 раз |
Список литературы:
1. «Библиотека практического врача. Остеомиелит». Г.Н.Акжигитов и др., «Медицина», М, 1986
2. «Медицинский справочник для фельдшеров», «Медгиз», М, 1955
3. «Анатомия человека», М.Р.Сапин, Г.Л.Билич, М, 1989
4. «Лечебная физическая культура», справочник, «Медицина», М, 1987